Kurzajki, znane również jako brodawki wirusowe, to powszechny problem dermatologiczny, który może dotknąć osoby w każdym wieku. Ich pojawienie się często budzi niepokój i chęć szybkiego pozbycia się nieestetycznych zmian skórnych. Zrozumienie przyczyn ich powstawania jest kluczowe nie tylko dla skutecznego leczenia, ale także dla zapobiegania nawrotom i rozprzestrzenianiu się infekcji. Wirus brodawczaka ludzkiego (HPV) jest głównym winowajcą, a jego różne typy prowadzą do powstawania odmiennych rodzajów kurzajek, w zależności od miejsca na ciele i sposobu transmisji.
Infekcja wirusem HPV jest zazwyczaj łagodna i często samoistnie ustępuje w ciągu kilku miesięcy lub lat, dzięki reakcji układu odpornościowego. Jednakże, w niektórych przypadkach, wirus może utrzymywać się dłużej, prowadząc do uporczywych zmian. Kluczowe jest zrozumienie, że kurzajki są zaraźliwe, a kontakt bezpośredni lub pośredni z zainfekowaną osobą lub powierzchnią stanowi główne źródło zakażenia. Dlatego też, higiena osobista i unikanie wspólnego korzystania z przedmiotów, które mogą być skażone, odgrywają fundamentalną rolę w profilaktyce.
W tym obszernym artykule przyjrzymy się szczegółowo, skąd się biorą kurzajki, jakie są ich rodzaje, jak dochodzi do zakażenia oraz jakie metody profilaktyki i leczenia są dostępne. Dowiemy się również, jakie czynniki mogą sprzyjać rozwojowi kurzajek i jak wzmocnić naturalne mechanizmy obronne organizmu. Naszym celem jest dostarczenie kompleksowej wiedzy, która pomoże czytelnikom lepiej zrozumieć ten powszechny problem i skuteczniej sobie z nim radzić.
Główne przyczyny powstawania kurzajek wirusowych
Centralnym elementem w powstawaniu kurzajek jest infekcja wirusem brodawczaka ludzkiego, powszechnie znanym jako HPV. Wirus ten istnieje w wielu odmianach, a każda z nich ma tendencję do atakowania określonych obszarów skóry i błon śluzowych. Warto podkreślić, że HPV jest bardzo rozpowszechniony w populacji, a większość osób w pewnym momencie swojego życia miała z nim kontakt, choć niekoniecznie skutkujący rozwojem widocznych zmian skórnych. Zakażenie następuje poprzez bezpośredni kontakt z zainfekowaną skórą lub poprzez pośredni kontakt z zanieczyszczonymi powierzchniami, takimi jak podłogi w miejscach publicznych (np. baseny, szatnie), ręczniki czy narzędzia kosmetyczne.
Bariera ochronna skóry odgrywa kluczową rolę w zapobieganiu wniknięciu wirusa. Jednakże, drobne skaleczenia, otarcia, pęknięcia skóry lub maceracja naskórka (np. spowodowana długotrwałym kontaktem z wodą) mogą ułatwić wirusowi dostęp do komórek naskórka. Po wniknięciu, wirus namnaża się w komórkach nabłonka, prowadząc do ich nieprawidłowego wzrostu i proliferacji, co objawia się jako charakterystyczne narośle – kurzajki. Okres inkubacji wirusa może być zmienny, od kilku tygodni do nawet kilku miesięcy, co sprawia, że często trudno jest jednoznacznie określić moment i miejsce zakażenia.
Ważnym aspektem jest również odpowiedź immunologiczna organizmu. U osób z silnym układem odpornościowym, infekcja HPV może przebiegać bezobjawowo lub zmiany skórne mogą ustąpić samoistnie. Natomiast u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, stresu czy niedoborów żywieniowych, kurzajki mogą być bardziej uporczywe, liczne i trudniejsze do wyleczenia. Zrozumienie tych mechanizmów jest fundamentalne dla efektywnego zapobiegania i leczenia kurzajek.
Jak dochodzi do zakażenia wirusem HPV odpowiedzialnym za kurzajki
Kolejnym istotnym czynnikiem jest kontakt pośredni, czyli za pośrednictwem skażonych przedmiotów lub powierzchni. Miejsca takie jak baseny, sauny, siłownie, wspólne prysznice czy sale gimnastyczne stanowią idealne środowisko dla wirusa HPV ze względu na wilgoć i ciepło, które sprzyjają jego przetrwaniu. Chodzenie boso po podłogach w tych miejscach zwiększa ryzyko zakażenia, zwłaszcza jeśli na skórze stóp znajdują się drobne ranki lub zrogowacenia. Wspólne używanie ręczników, obuwia, narzędzi do manicure lub pedicure również może prowadzić do przeniesienia wirusa.
Samoinfekcja, czyli rozprzestrzenianie wirusa z jednej części ciała na inną u tej samej osoby, jest również częstym zjawiskiem. Jeśli osoba ma kurzajkę na dłoni, może nieświadomie przenieść wirusa na inne części ciała podczas drapania, dotykania lub golenia. To tłumaczy, dlaczego kurzajki często pojawiają się w grupach lub w miejscach, które są narażone na otarcia i urazy. Należy pamiętać, że wirus HPV może przetrwać na powierzchniach przez pewien czas, dlatego nawet pozornie czyste otoczenie może stanowić źródło infekcji, jeśli miało kontakt z wirusem.
Czynniki sprzyjające rozwojowi kurzajek u ludzi
Choć obecność wirusa HPV jest warunkiem koniecznym do rozwoju kurzajek, nie każdy kontakt z wirusem prowadzi do powstania brodawki. Istnieje szereg czynników, które mogą znacząco zwiększyć podatność organizmu na infekcję i ułatwić wirusowi namnażanie się. Jednym z najważniejszych czynników jest osłabienie układu odpornościowego. Osoby z obniżoną odpornością, spowodowaną chorobami takimi jak HIV/AIDS, chorobami autoimmunologicznymi, poddawane chemioterapii lub przyjmujące leki immunosupresyjne po przeszczepach narządów, są znacznie bardziej narażone na rozwój uporczywych i rozległych kurzajek.
Również czynniki związane ze stylem życia odgrywają istotną rolę. Długotrwały stres, niedobory żywieniowe (zwłaszcza brak witamin i minerałów wspierających układ odpornościowy, takich jak witamina C, cynk czy selen), a także chroniczne zmęczenie mogą negatywnie wpływać na zdolność organizmu do walki z infekcjami wirusowymi, w tym z HPV. Uszkodzenia skóry, takie jak skaleczenia, otarcia, pęknięcia, ukąszenia owadów, czy nawet nadmierne nawilżenie skóry (maceracja), stanowią „furtkę” dla wirusa, ułatwiając mu wniknięcie w głębsze warstwy naskórka.
Niektóre grupy zawodowe i aktywności zwiększają ekspozycję na wirusa. Pracownicy służby zdrowia, osoby pracujące w salonach kosmetycznych i fryzjerskich, a także sportowcy, zwłaszcza ci korzystający z publicznych obiektów sportowych (baseny, siłownie, szatnie), są bardziej narażeni na kontakt z wirusem HPV. Dzieci i młodzież, ze względu na ich często rozległe kontakty społeczne i skłonność do zadrapań, również należą do grupy o podwyższonym ryzyku. Warto również wspomnieć o czynniku genetycznym, choć jest on mniej znaczący niż pozostałe, pewne predyspozycje mogą wpływać na indywidualną reakcję organizmu na infekcję HPV.
Różne rodzaje kurzajek i ich specyficzne lokalizacje
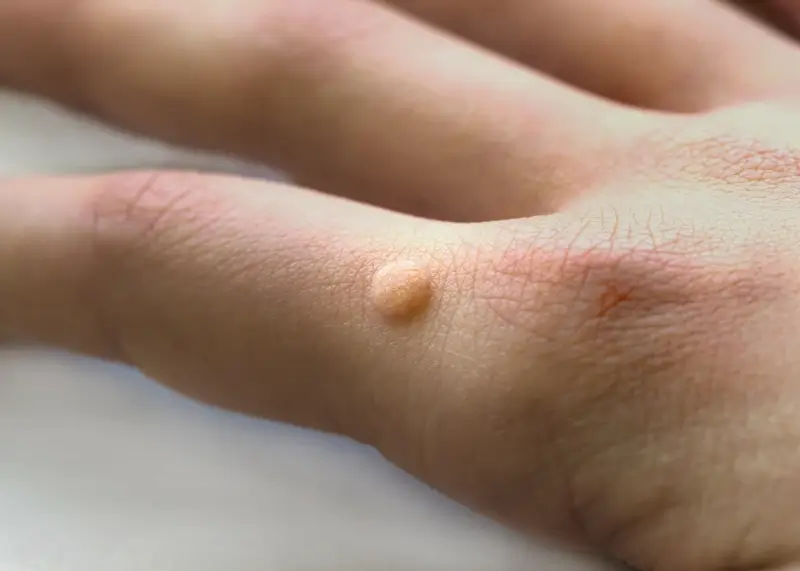
Kurzajki, choć wszystkie wywołane są przez wirusa HPV, mogą przybierać różne formy w zależności od typu wirusa, lokalizacji na ciele oraz indywidualnej reakcji organizmu. Zrozumienie tych różnic jest kluczowe dla właściwej diagnozy i doboru metody leczenia. Najczęściej spotykanym rodzajem są kurzajki zwykłe, które pojawiają się zazwyczaj na grzbietach dłoni, palcach i pod paznokciami. Charakteryzują się szorstką, nierówną powierzchnią i często mają czarne punkciki, które są wynikami zatrzymanej krwi w drobnych naczyniach krwionośnych.
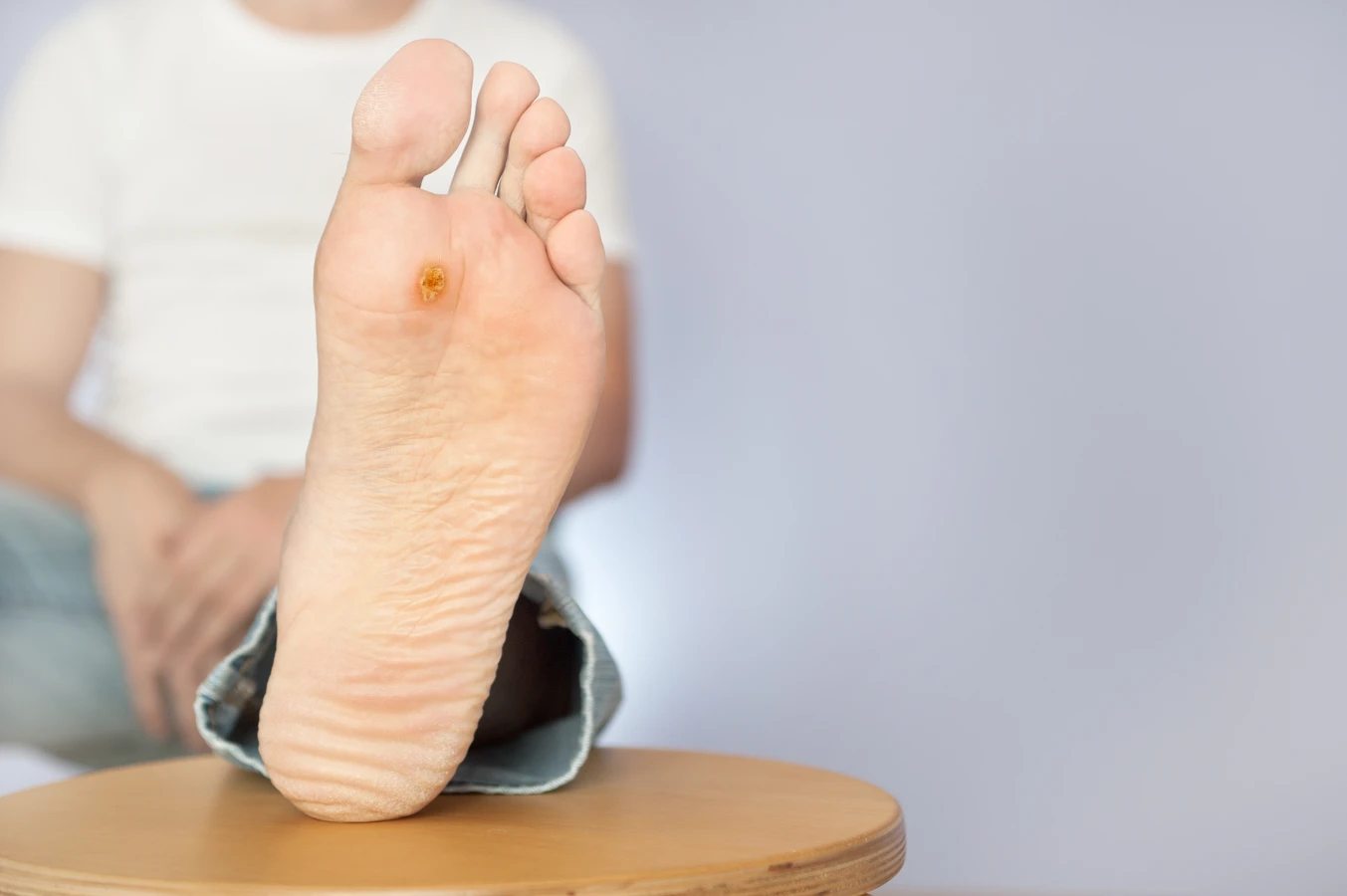
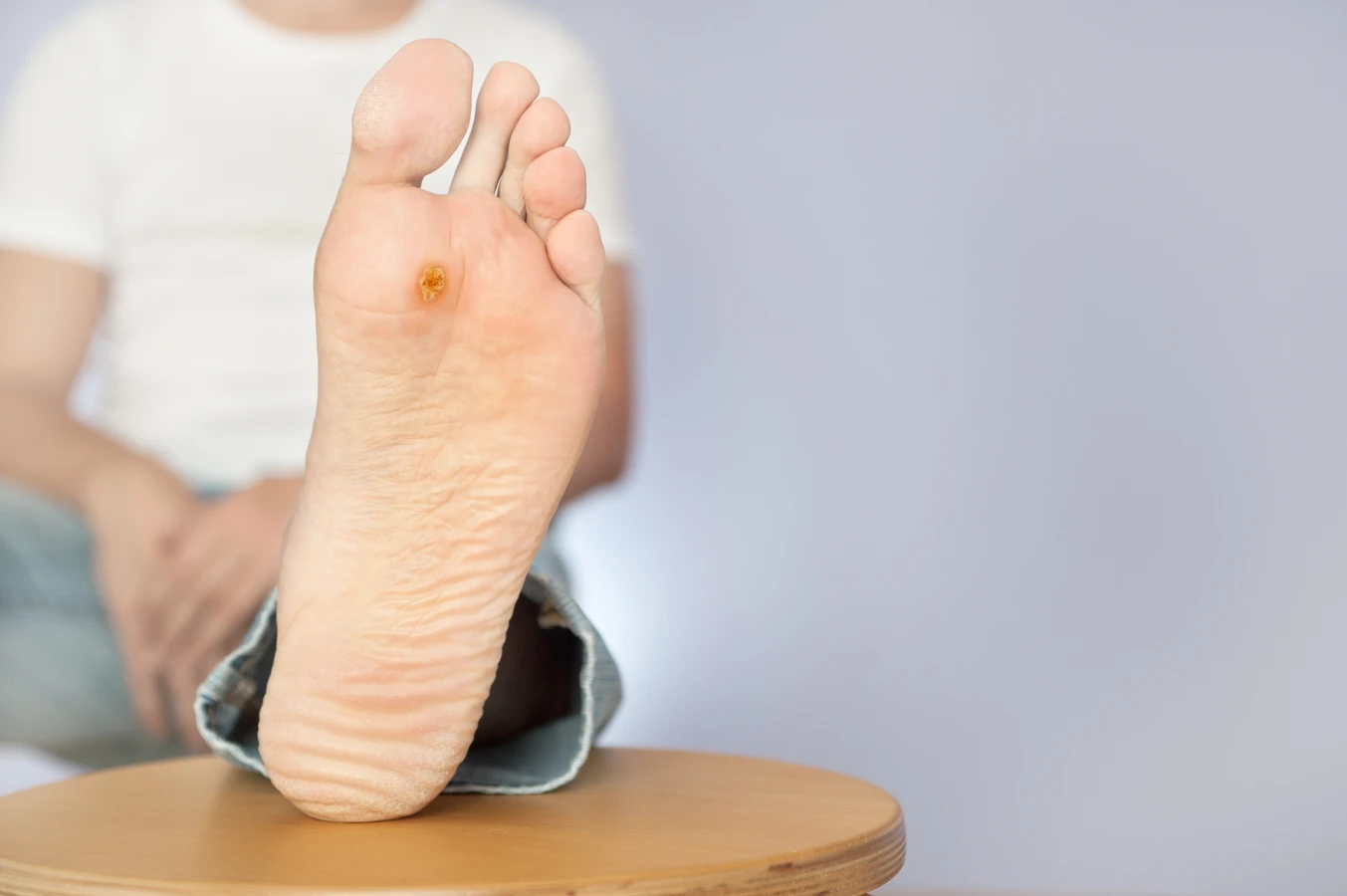
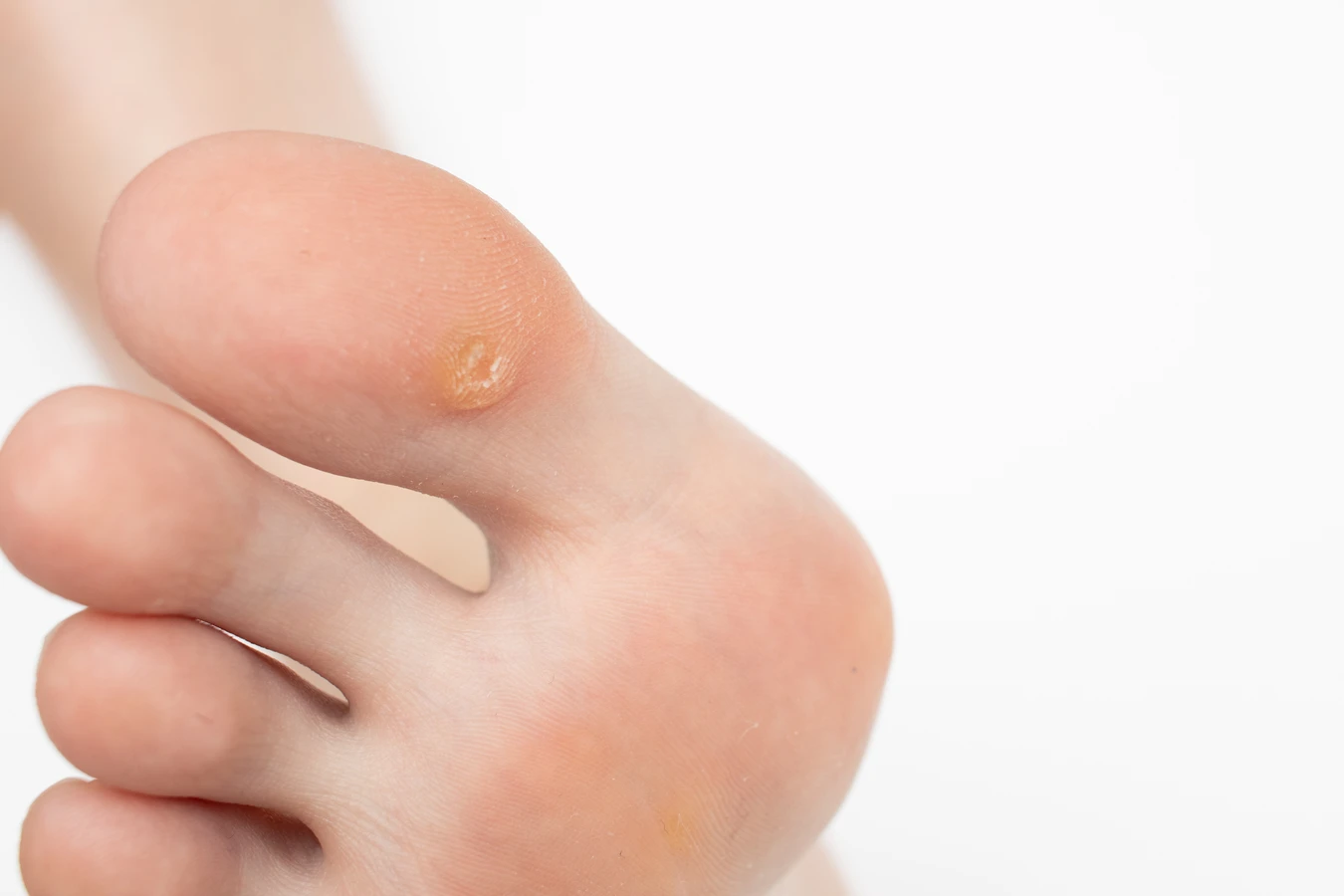
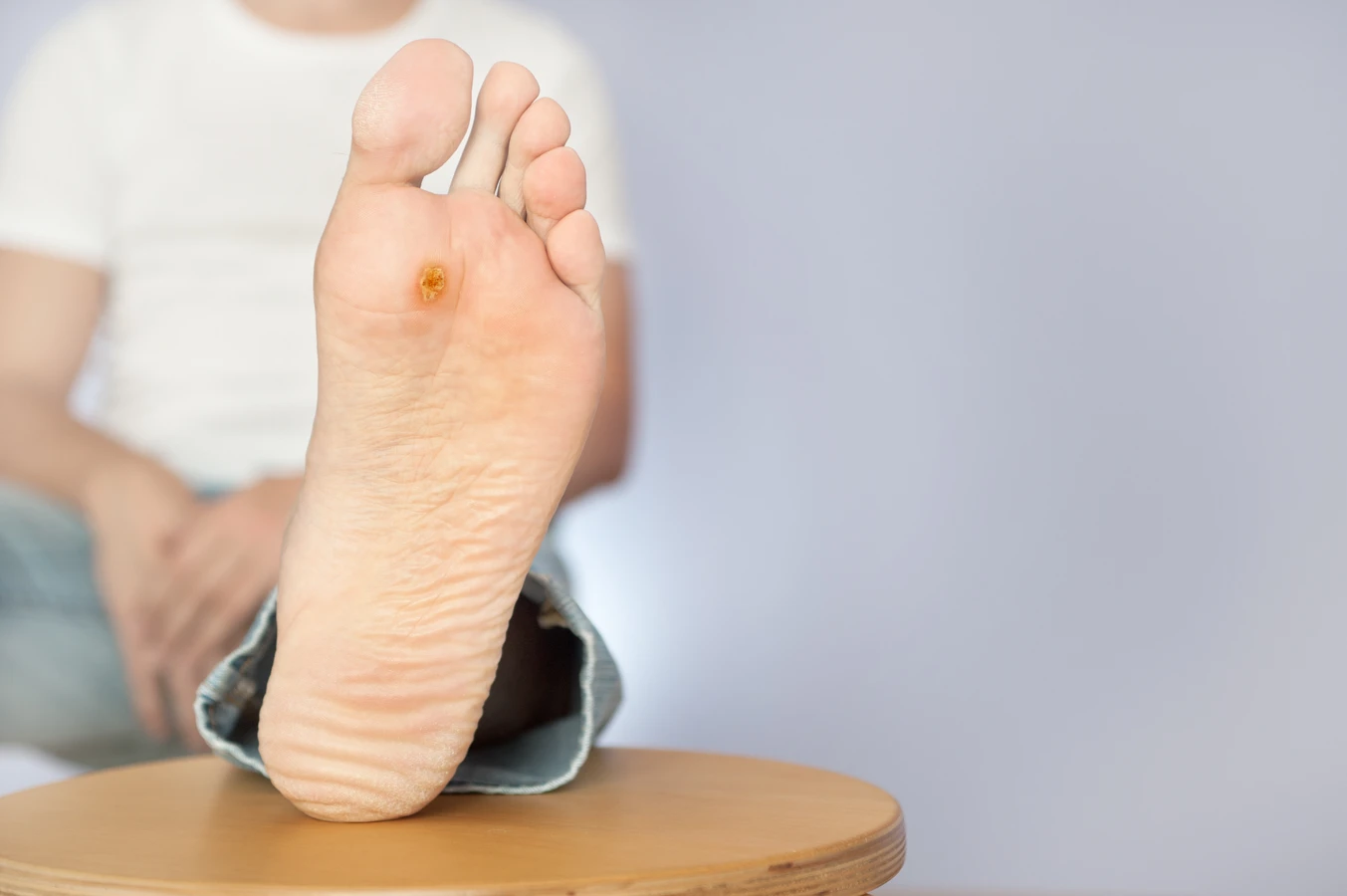
Kolejnym typem są kurzajki podeszwowe, które rozwijają się na podeszwach stóp. Często są one bolesne ze względu na nacisk podczas chodzenia i mogą być mylone z odciskami lub modzelami. Ich powierzchnia bywa bardziej gładka niż kurzajek zwykłych, a ich charakterystyczną cechą jest wrastanie w głąb skóry, a nie na zewnątrz. Kurzajki mozaikowe to skupiska kurzajek podeszwowych, które tworzą większe, połączone obszary.
Kurzajki płaskie, znane również jako brodawki płaskie, są mniejsze, gładsze i często występują w skupiskach na twarzy, szyi, dłoniach i przedramionach. Mają one zazwyczaj kolor skóry lub są lekko zaróżowione. Brodawki nitkowate, które najczęściej pojawiają się w okolicy ust, nosa, oczu i brody, charakteryzują się podłużnym, nitkowatym kształtem i szybko rosną. Warto również wspomnieć o kurzajkach płciowych (kłykciny kończyste), które są przenoszone drogą płciową i wymagają specjalistycznego leczenia, często przez lekarza dermatologa lub wenerologa.
Oprócz wymienionych, istnieją również inne, rzadsze formy kurzajek, jak na przykład brodawki łokciowe czy brodawki brodawkowe. Każdy typ wymaga indywidualnego podejścia terapeutycznego, a rozpoznanie właściwego rodzaju kurzajki jest pierwszym krokiem do skutecznego pozbycia się problemu. Często konieczna jest konsultacja z lekarzem, który na podstawie wyglądu i lokalizacji zmian, postawi prawidłową diagnozę.
Profilaktyka kurzajek jak uniknąć infekcji wirusem HPV
Najskuteczniejszą metodą walki z kurzajkami jest zapobieganie infekcji wirusem HPV. Podstawą profilaktyki jest dbanie o higienę osobistą i unikanie sytuacji sprzyjających zakażeniu. Kluczowe jest częste mycie rąk, szczególnie po kontakcie z powierzchniami publicznymi lub osobami, które mogą być zarażone. W miejscach publicznych, takich jak baseny, siłownie, sauny czy szatnie, zawsze należy nosić klapki lub specjalne obuwie ochronne, aby uniknąć kontaktu stóp z potencjalnie skażoną podłogą.
Należy unikać wspólnego korzystania z przedmiotów osobistych, takich jak ręczniki, golarki, cążki do paznokci czy obuwie. Jeśli ktoś w rodzinie ma kurzajki, należy zachować szczególną ostrożność, aby nie dopuścić do przeniesienia wirusa na inne osoby. Ważne jest, aby nie drapać i nie dotykać istniejących kurzajek, ponieważ może to prowadzić do ich rozprzestrzeniania się na inne części ciała lub do zakażenia innych osób. Wszelkie skaleczenia, otarcia czy inne uszkodzenia skóry należy szybko dezynfekować i chronić plastrem, aby zapobiec wnikaniu wirusów.
Wzmocnienie układu odpornościowego jest kolejnym ważnym elementem profilaktyki. Zrównoważona dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu pomagają organizmowi skuteczniej zwalczać infekcje. Warto również pamiętać o prawidłowej pielęgnacji skóry, utrzymując ją nawilżoną i elastyczną, co zmniejsza ryzyko powstawania mikrourazów, przez które wirus może wniknąć. Szczepienia przeciwko niektórym typom wirusa HPV, choć głównie ukierunkowane na zapobieganie rakowi szyjki macicy, mogą również częściowo chronić przed niektórymi rodzajami kurzajek.
Domowe sposoby i metody leczenia kurzajek
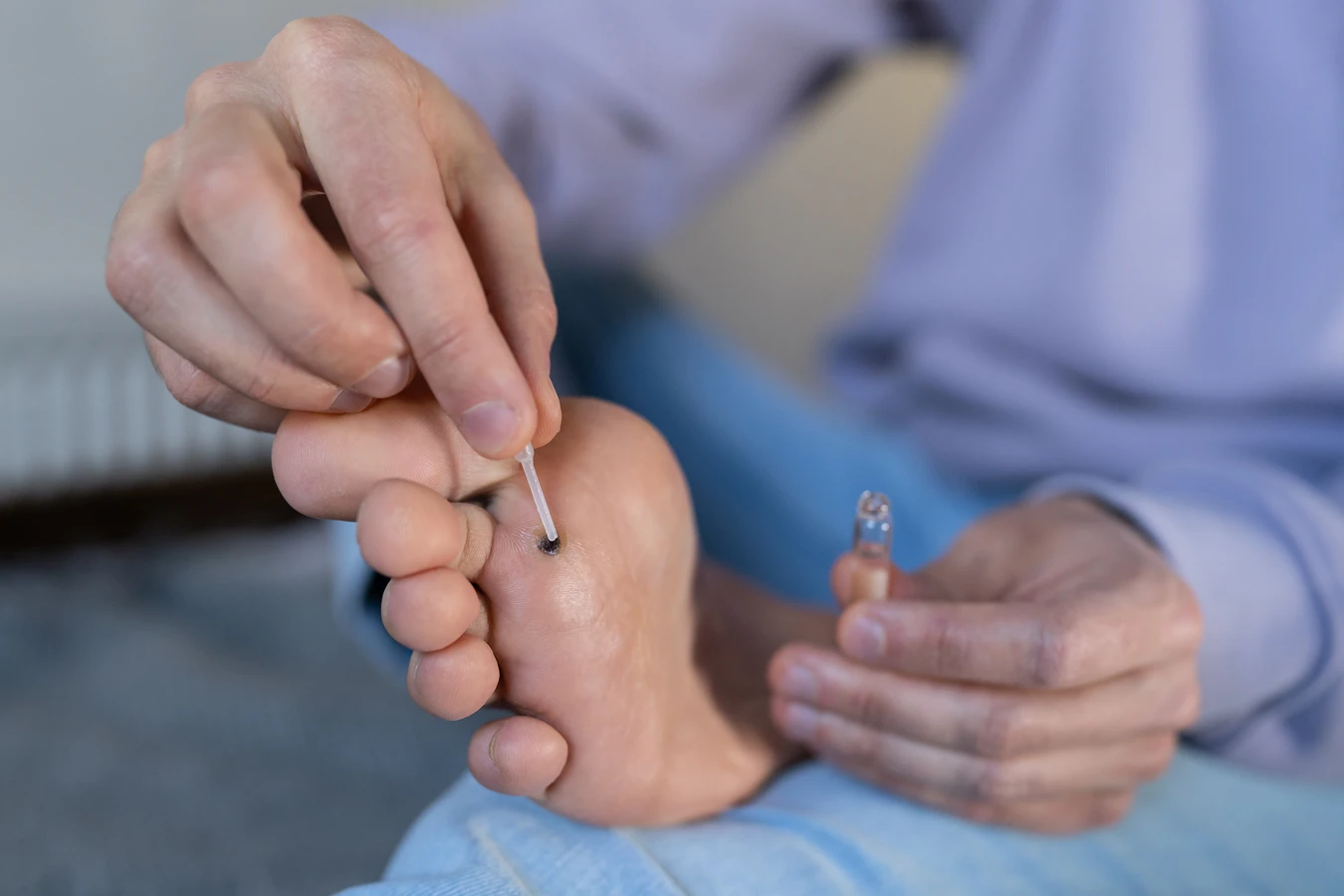
Istnieje wiele metod leczenia kurzajek, zarówno tych dostępnych bez recepty, jak i tych wymagających interwencji lekarskiej. Wiele osób decyduje się na rozpoczęcie terapii od domowych sposobów, które często okazują się skuteczne, zwłaszcza w przypadku młodych i niewielkich zmian. Jedną z popularnych metod jest stosowanie preparatów zawierających kwas salicylowy lub kwas mlekowy. Działają one keratolitycznie, czyli rozpuszczają zrogowaciałą warstwę naskórka, stopniowo niszcząc kurzajkę.
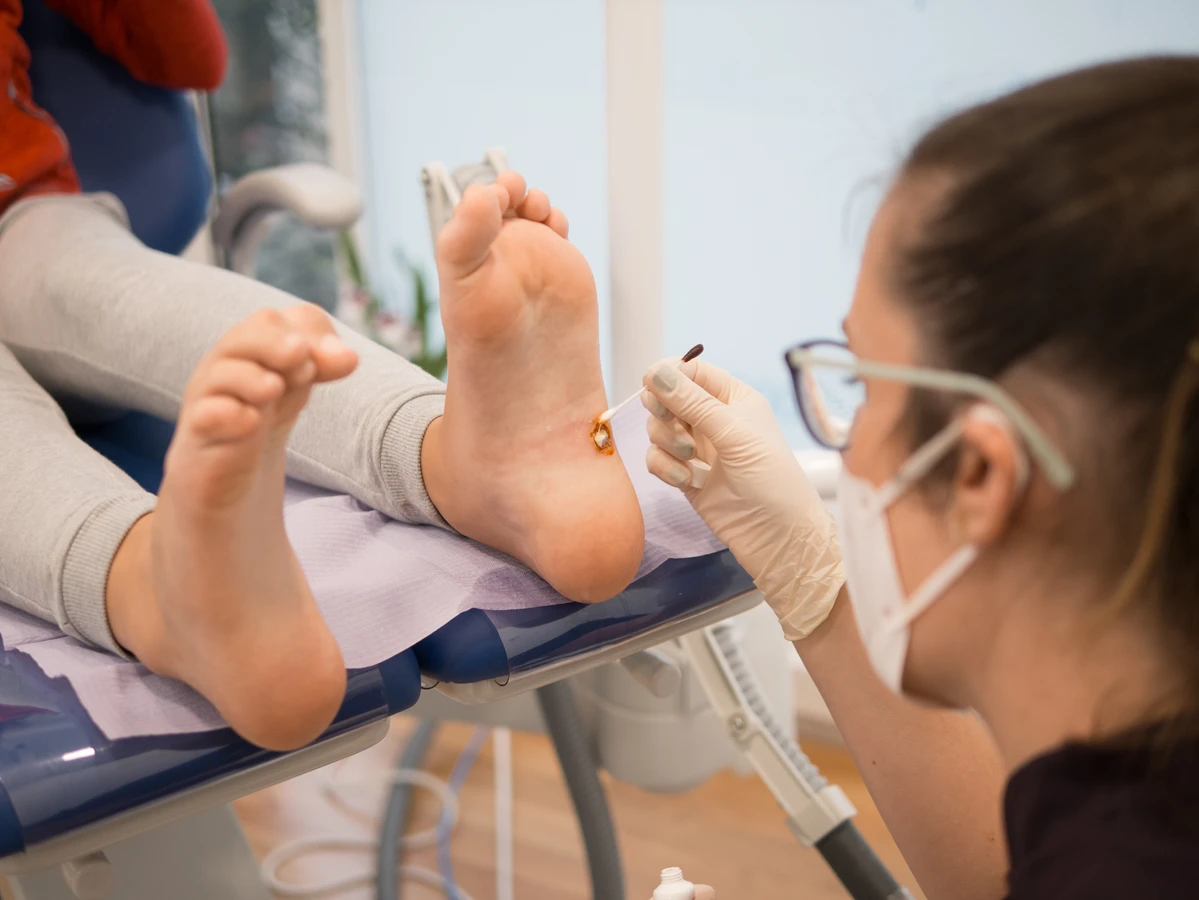
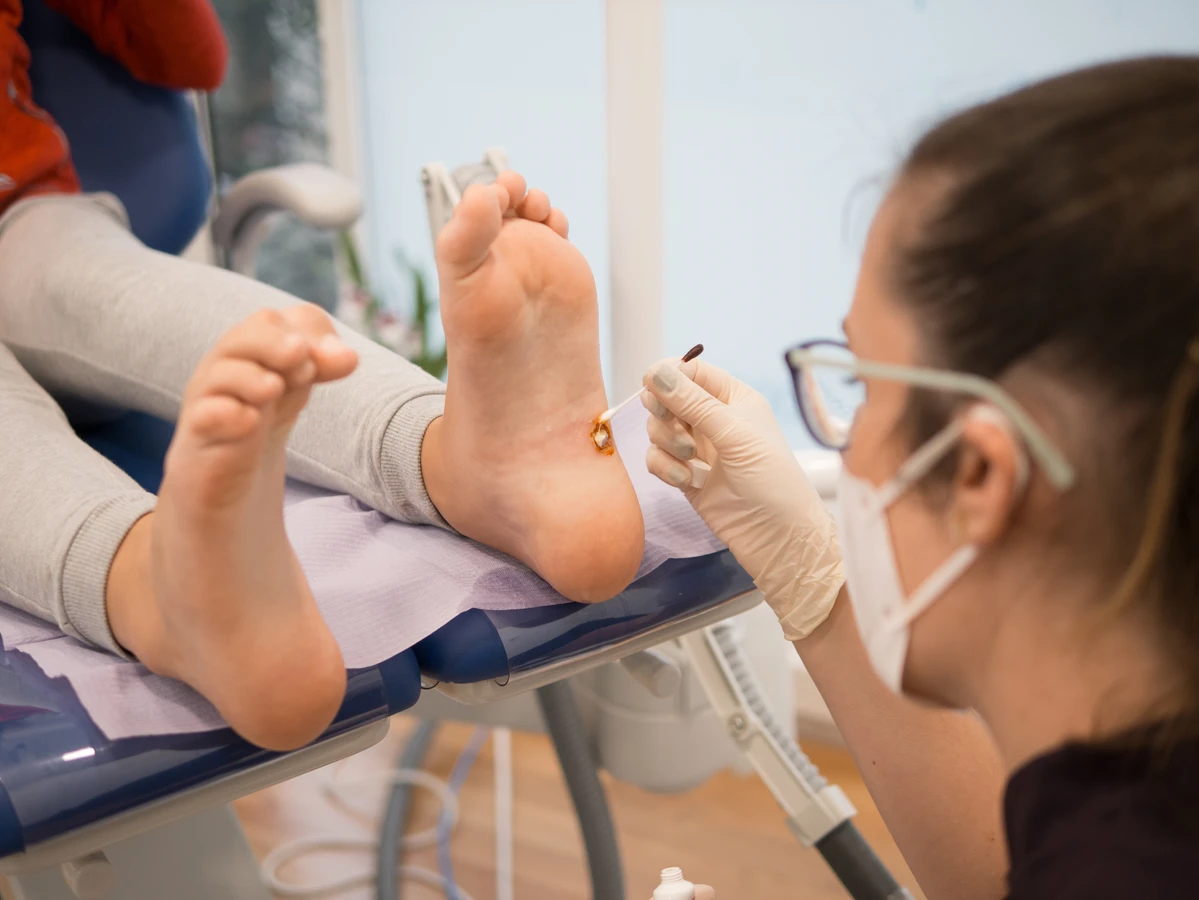
Innym często stosowanym domowym sposobem jest krioterapia, czyli zamrażanie kurzajki za pomocą specjalnych preparatów dostępnych w aptekach. Niska temperatura powoduje uszkodzenie komórek wirusa i tkanki kurzajki, co prowadzi do jej obumarcia i odpadnięcia. Czasami stosuje się również okłady z octu jabłkowego, czosnku czy soku z glistnika, choć ich skuteczność jest często kwestią indywidualną i wymaga cierpliwości.
W przypadkach, gdy domowe metody okazują się nieskuteczne lub kurzajki są duże, bolesne lub rozległe, konieczna może być wizyta u lekarza. Dermatolog może zaproponować profesjonalne metody leczenia, takie jak:
- Intensywniejsza krioterapia ciekłym azotem, która jest bardziej skuteczna niż domowe preparaty.
- Elektrokoagulacja, czyli wypalanie kurzajki prądem elektrycznym.
- Laseroterapia, która precyzyjnie niszczy tkankę kurzajki.
- Chirurgiczne wycięcie kurzajki, stosowane w szczególnych przypadkach.
- Leczenie miejscowymi lekami przeciwwirusowymi lub immunomodulującymi, które pobudzają układ odpornościowy do walki z wirusem.
Ważne jest, aby pamiętać, że leczenie kurzajek może wymagać czasu i cierpliwości, a nawroty są możliwe, zwłaszcza jeśli układ odpornościowy nie jest w pełni sprawny. W razie wątpliwości co do rodzaju zmiany skórnej lub skuteczności wybranej metody leczenia, zawsze warto skonsultować się z lekarzem.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek można skutecznie leczyć w domu, istnieją pewne sytuacje, w których wizyta u lekarza jest absolutnie konieczna. Jeśli masz wątpliwości co do tego, czy zmiany skórne, które zauważyłeś, to rzeczywiście kurzajki, a nie inne, potencjalnie groźniejsze zmiany skórne, powinieneś skonsultować się z dermatologiem. Dotyczy to zwłaszcza sytuacji, gdy zmiana ma nietypowy wygląd, szybko rośnie, zmienia kolor, krwawi lub jest bolesna. Samodiagnoza w takich przypadkach może być myląca i opóźnić właściwe leczenie.
Jeśli domowe metody leczenia, stosowane zgodnie z instrukcją przez kilka tygodni, nie przynoszą żadnych rezultatów, lub wręcz przeciwnie, kurzajki stają się liczniejsze lub większe, jest to kolejny sygnał, że potrzebna jest profesjonalna pomoc. Niektóre rodzaje kurzajek, zwłaszcza te zlokalizowane w miejscach intymnych (brodawki płciowe) lub na twarzy, mogą wymagać specjalistycznego leczenia, które może być przeprowadzone tylko przez lekarza. Te rodzaje kurzajek mogą być bardziej uporczywe i wiązać się z większym ryzykiem powikłań lub rozprzestrzeniania się.
Osoby z osłabionym układem odpornościowym, na przykład z powodu chorób przewlekłych, terapii antynowotworowej, czy infekcji wirusem HIV, powinny zawsze skonsultować się z lekarzem przed rozpoczęciem leczenia kurzajek. U tych pacjentów kurzajki mogą być bardziej agresywne i trudniejsze do zwalczenia, a nieodpowiednie leczenie może prowadzić do powikłań. Również w przypadku kurzajek zlokalizowanych w pobliżu oczu, paznokci lub na narządach płciowych, zaleca się konsultację lekarską ze względu na delikatność tych obszarów i potencjalne ryzyko uszkodzenia. W takich sytuacjach lekarz dobierze najbezpieczniejszą i najskuteczniejszą metodę terapeutyczną.