Kurzajki, zwane również brodawkami, to powszechne zmiany skórne wywoływane przez wirus brodawczaka ludzkiego (HPV). Choć zazwyczaj są niegroźne i samoistnie ustępują, potrafią być uciążliwe, bolesne i wpływać na estetykę. Zrozumienie przyczyn ich powstawania jest kluczowe do skutecznej profilaktyki i leczenia. W tym artykule zgłębimy temat kurzajek, odpowiadając na pytanie od czego są i jakie są dostępne metody walki z nimi.
Wirus HPV, odpowiedzialny za kurzajki, jest bardzo rozpowszechniony i istnieje wiele jego typów. Niektóre z nich atakują skórę, prowadząc do powstania brodawek, podczas gdy inne mogą powodować zmiany w obrębie błon śluzowych. Wirus przenosi się przez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z zainfekowanymi przedmiotami, takimi jak ręczniki czy obuwie. Okres inkubacji może być różny, od kilku tygodni do kilku miesięcy, co sprawia, że często trudno jest jednoznacznie wskazać źródło zakażenia.
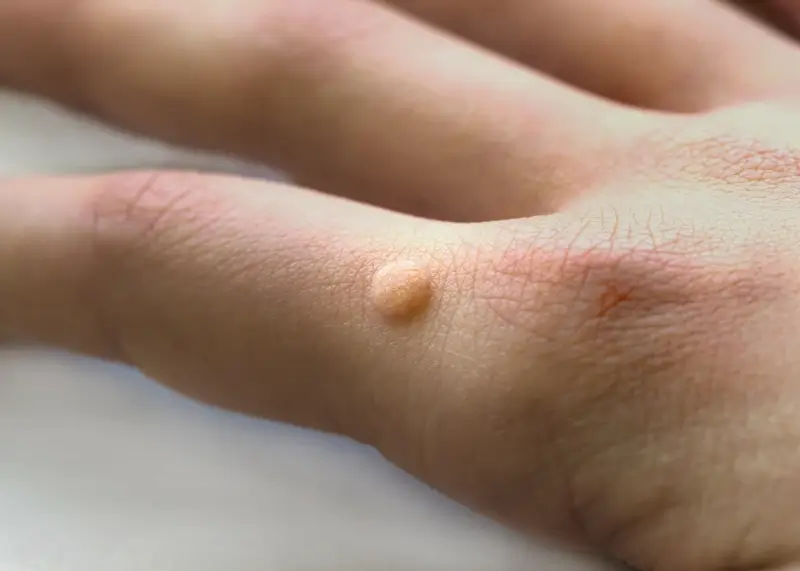
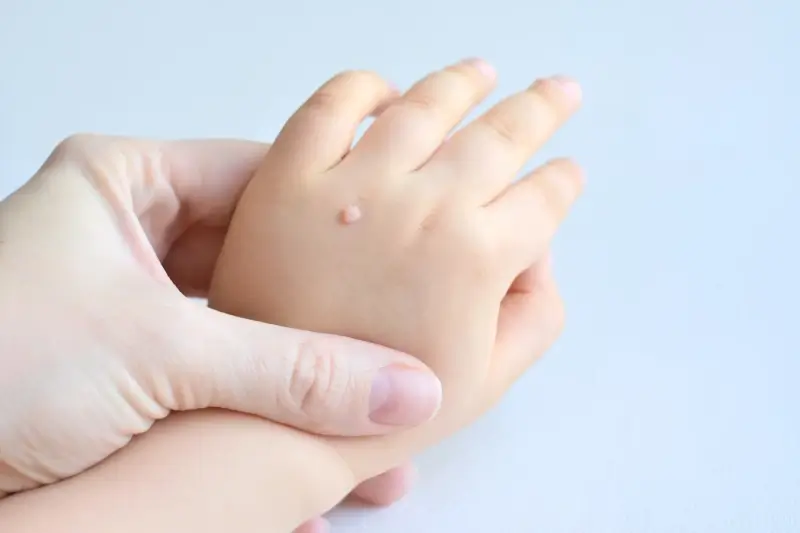
Czynniki sprzyjające rozwojowi kurzajek obejmują osłabiony układ odpornościowy, mikrourazy skóry, wilgotne środowisko (np. baseny, sauny) oraz długotrwałe noszenie ciasnego obuwia. Szczególnie narażone są dzieci i młodzież, których układ odpornościowy nie jest jeszcze w pełni rozwinięty, a także osoby z obniżoną odpornością, np. po przeszczepach narządów czy zakażone wirusem HIV. Warto pamiętać, że kurzajki mogą pojawić się w różnych miejscach na ciele, w tym na dłoniach, stopach, twarzy, a nawet w okolicach narządów płciowych, choć te ostatnie wymagają odrębnego podejścia diagnostycznego i terapeutycznego.
Wirus brodawczaka ludzkiego jako główna przyczyna powstawania kurzajek
Kluczowym czynnikiem etiologicznym kurzajek jest zakażenie wirusem brodawczaka ludzkiego (HPV). Ten szeroko rozpowszechniony wirus posiada ponad sto odmian, z których około 30-40 jest odpowiedzialnych za infekcje skóry i błon śluzowych. Wirus HPV charakteryzuje się tropizmem do nabłonka wielowarstwowego płaskiego, czyli warstwy komórek pokrywającej zewnętrzną powierzchnię skóry oraz wewnętrzne powierzchnie ciała. Po wniknięciu do organizmu, wirus atakuje komórki nabłonka, prowadząc do ich nieprawidłowego namnażania i różnicowania, co manifestuje się jako widoczna zmiana skórna – kurzajka.
Drogi transmisji wirusa HPV są przede wszystkim kontaktowe. Bezpośredni kontakt skóra do skóry z osobą zakażoną jest najczęstszym sposobem przeniesienia infekcji. Dotyczy to zarówno przypadkowego dotknięcia kurzajki, jak i bliskiego kontaktu w sytuacjach takich jak wspólne korzystanie z pryszniców, basenów, siłowni czy sal treningowych. Wirus może również przetrwać na powierzchniach przedmiotów, które miały kontakt z zainfekowaną skórą, takich jak ręczniki, obuwie, czy nawet podłogi w miejscach publicznych. Szczególnie sprzyjające warunkom do zakażenia są miejsca wilgotne i ciepłe, co tłumaczy częstsze występowanie kurzajek na stopach (brodawki stóp) czy dłoniach.
Warto podkreślić, że posiadanie kurzajki nie zawsze oznacza, że osoba jest w stanie aktywnie przenosić wirusa. Okresy największej zakaźności mogą być związane z obecnością aktywnych zmian, szczególnie tych pękających lub krwawiących. Co więcej, układ odpornościowy każdego człowieka reaguje inaczej na kontakt z wirusem. U niektórych osób infekcja może przebiegać bezobjawowo, a wirus zostaje zwalczony przez naturalne mechanizmy obronne organizmu. U innych, zwłaszcza w przypadku obniżonej odporności, wirus może przetrwać i doprowadzić do powstania uporczywych zmian.
Czynniki sprzyjające powstawaniu kurzajek na skórze
Mikrourazy skóry stanowią kolejny istotny czynnik ryzyka. Nawet drobne skaleczenia, otarcia czy pęknięcia naskórka mogą stworzyć bramę dla wirusa HPV. Wirus łatwiej przenika do głębszych warstw skóry, gdzie może rozpocząć swoją aktywność patogenną. Dlatego też osoby pracujące fizycznie, wykonujące czynności narażające skórę na uszkodzenia, czy też cierpiące na schorzenia prowadzące do suchości i pękania skóry (np. atopowe zapalenie skóry), są bardziej podatne na infekcje wirusowe, w tym kurzajki.
Wilgotne środowisko jest również idealnym miejscem do rozwoju i przetrwania wirusa HPV. Miejsca takie jak baseny, sauny, łaźnie, a także wspólne prysznice i szatnie, często stają się rezerwuarem wirusa. Chodzenie boso w takich miejscach, szczególnie po uszkodzonej skórze stóp, znacząco zwiększa ryzyko zakażenia brodawkami stóp. Podobnie, noszenie nieprzepuszczającego powietrza obuwia, które sprzyja nadmiernemu poceniu się stóp, może stworzyć optymalne warunki do rozwoju wirusa. Nadmierna wilgotność skóry ułatwia również przenoszenie wirusa z jednej części ciała na drugą, powodując tzw. autoinokulację, czyli rozsiewanie się brodawek.
Różne lokalizacje kurzajek i ich specyfika przy powstawaniu
Kurzajki mogą pojawić się praktycznie na każdej części ciała, a ich lokalizacja często determinuje rodzaj wirusa HPV, który je wywołał, a także specyficzne cechy zmiany i potencjalne problemy związane z jej obecnością. Najczęściej spotykane są kurzajki na dłoniach i palcach, które przybierają postać niewielkich, szorstkich grudek, często o nieregularnej powierzchni. Mogą być one pojedyncze lub występować w skupiskach. Ze względu na częsty kontakt z innymi osobami i przedmiotami, są one szczególnie zaraźliwe.
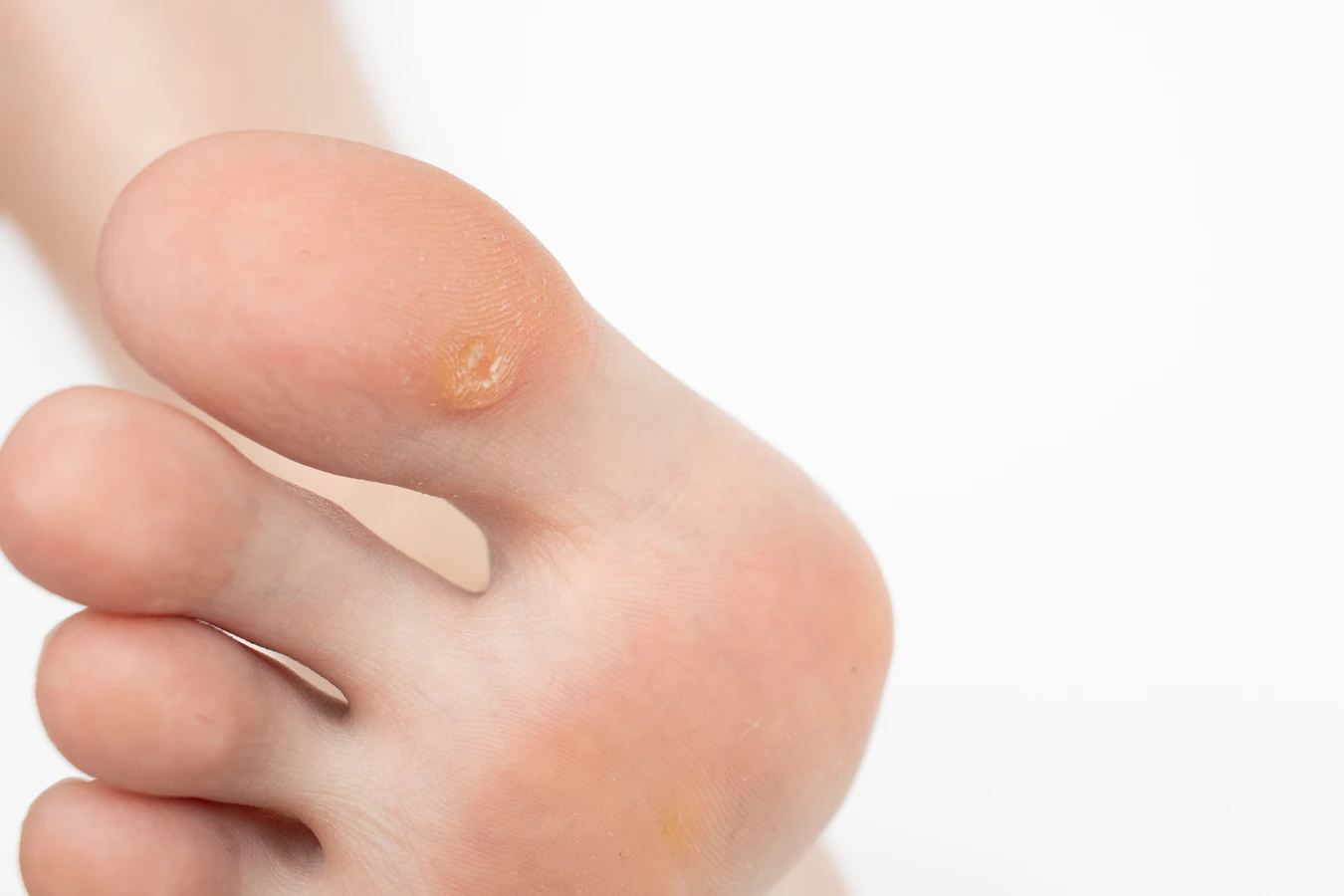
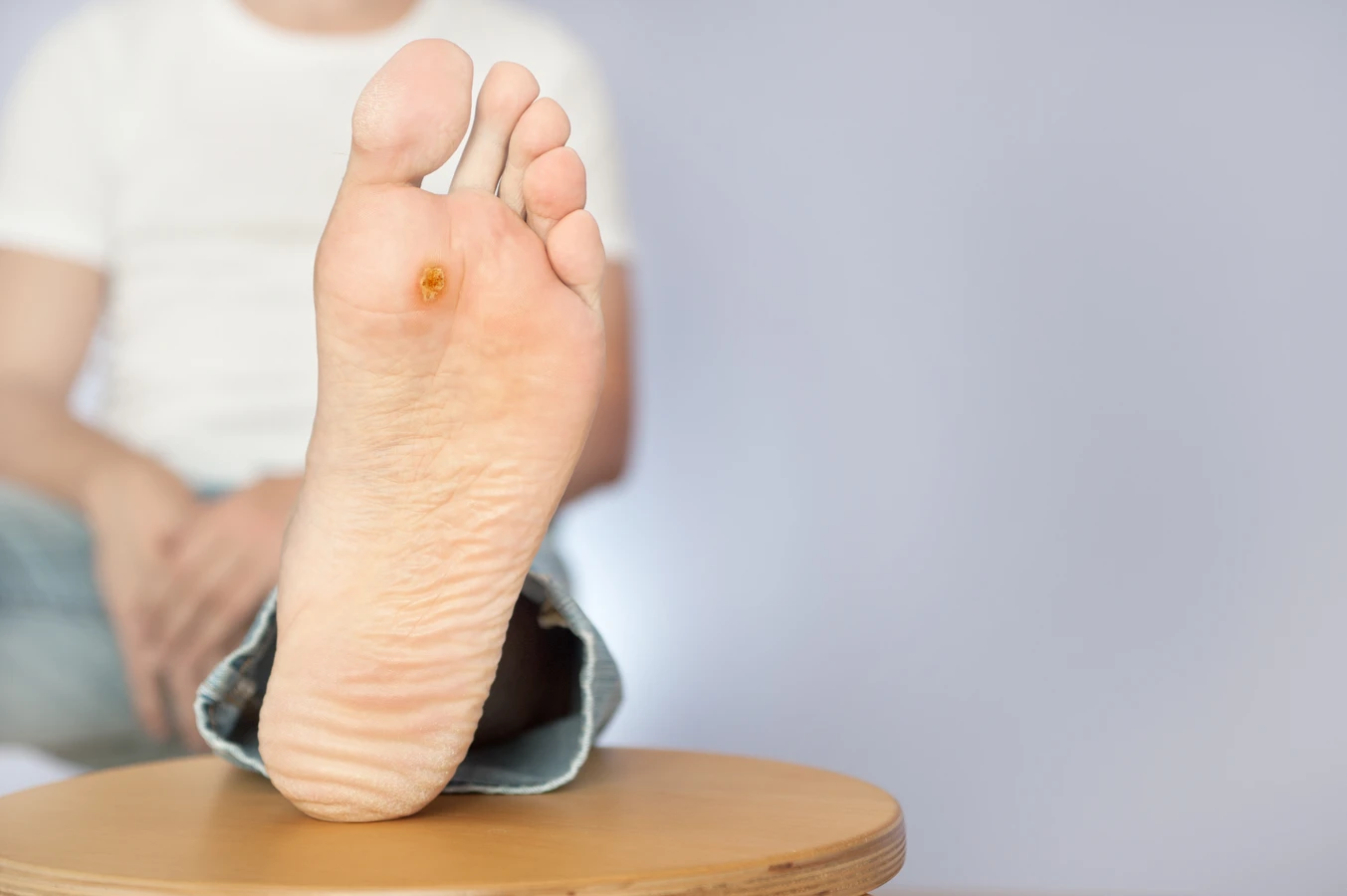
Brodawki stóp, zwane potocznie kurzajkami podeszwowymi, są szczególnie uciążliwe ze względu na umiejscowienie na obszarze narażonym na ciągły nacisk podczas chodzenia. Mogą rosnąć w głąb skóry, powodując ból przypominający chodzenie po kamyku. Ich powierzchnia jest często szorstka i pokryta drobnymi czarnymi punkcikami, które są zakrzepniętymi naczyniami krwionośnymi. Są one trudniejsze do leczenia ze względu na grubą warstwę zrogowaciałego naskórka, która je otacza.
Kurzajki na twarzy i szyi, choć rzadsze, mogą stanowić znaczący problem estetyczny i psychologiczny. Często przybierają postać drobnych, cielistych lub lekko zabarwionych grudek. W tym obszarze skóry wirus HPV może być przenoszony przez dotykanie zmian, a następnie przykładanie dłoni do innych miejsc na twarzy. Ważne jest, aby w przypadku kurzajek zlokalizowanych na twarzy unikać samodzielnych prób ich usuwania, które mogą prowadzić do bliznowacenia i rozprzestrzenienia infekcji.
Należy również wspomnieć o kurzajkach zlokalizowanych w okolicy narządów płciowych i odbytu, znanych jako kłykciny kończyste. Są one wywoływane przez specyficzne typy wirusa HPV i wymagają odrębnej diagnostyki oraz leczenia, często prowadzonego przez lekarza dermatologa lub wenerologa. W przypadku tych zmian kluczowe jest nie tylko usunięcie widocznych brodawek, ale także identyfikacja i leczenie potencjalnych koinfekcji oraz edukacja pacjenta w zakresie profilaktyki.
Sposoby leczenia kurzajek i ich dostępność dla pacjentów
Leczenie kurzajek zależy od ich wielkości, lokalizacji, liczby oraz indywidualnej reakcji pacjenta. Istnieje wiele metod terapeutycznych, od domowych sposobów po profesjonalne zabiegi medyczne. Wybór najodpowiedniejszej metody powinien być skonsultowany z lekarzem, zwłaszcza w przypadku uporczywych, rozległych lub nietypowo zlokalizowanych zmian. Celem leczenia jest usunięcie widocznej brodawki i zniszczenie wirusa HPV znajdującego się w jej komórkach.
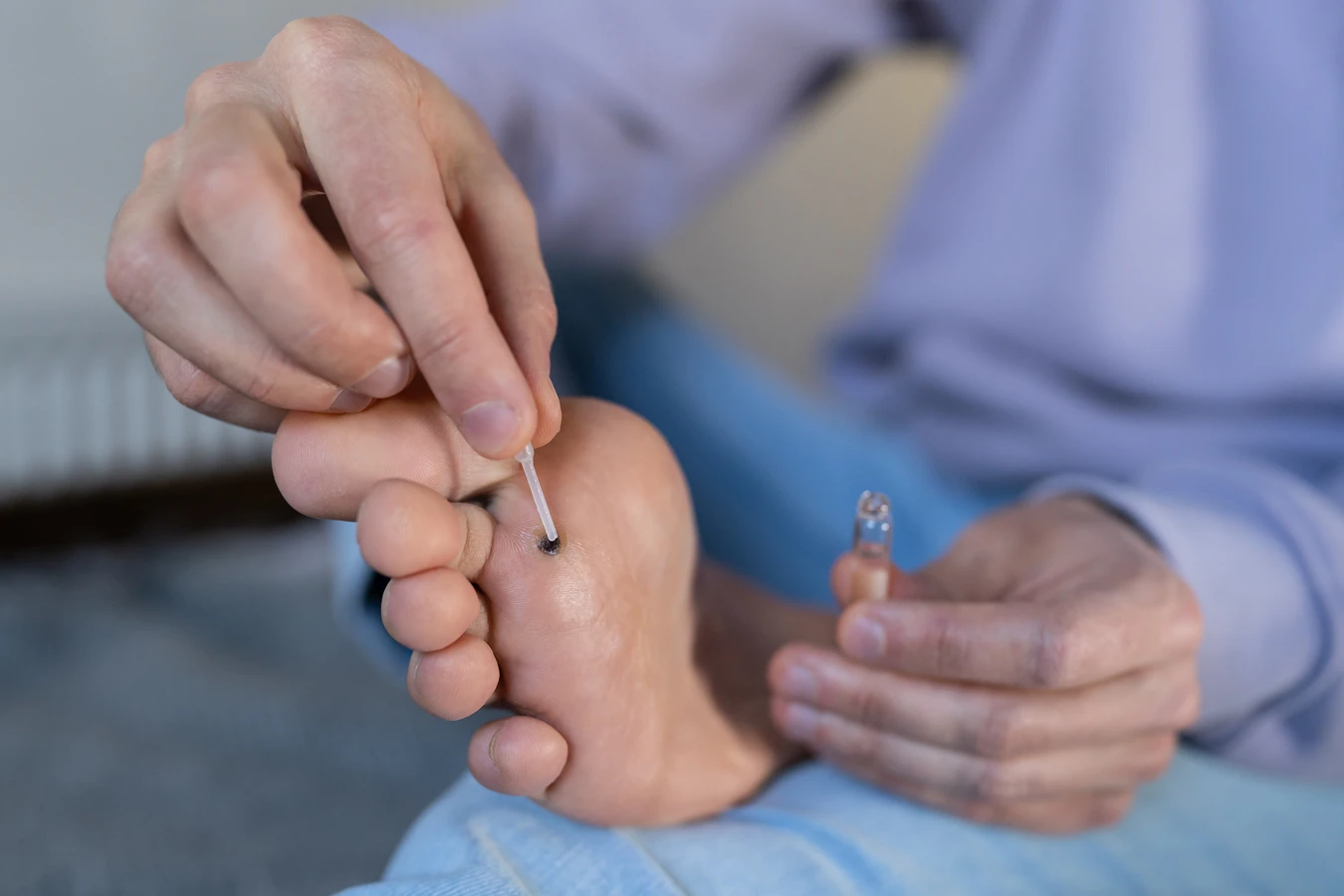
Metody dostępne bez recepty, które pacjenci mogą stosować samodzielnie, obejmują preparaty zawierające kwas salicylowy lub kwas mlekowy. Dostępne są w postaci płynów, żeli lub plastrów. Działają one poprzez stopniowe złuszczanie zrogowaciałego naskórka, co pozwala na dotarcie do wirusa. Terapia wymaga systematyczności i cierpliwości, a efekty mogą być widoczne po kilku tygodniach stosowania. Należy dokładnie zapoznać się z instrukcją użycia i unikać kontaktu preparatu ze zdrową skórą wokół kurzajki.
W aptekach dostępne są również preparaty do krioterapii domowej, które naśladują działanie zamrażania zmian skórnych, podobnie jak zabiegi wykonywane przez lekarzy. Substancją czynną jest zazwyczaj mieszanina gazów, która w niskiej temperaturze niszczy komórki brodawki. Metoda ta może być skuteczna, ale wymaga precyzji, aby uniknąć uszkodzenia otaczającej tkanki.
Dostępne są również produkty zawierające substancje aktywne mające na celu wywołanie odpowiedzi immunologicznej organizmu przeciwko wirusowi HPV. Mogą to być preparaty roślinne, np. z wyciągiem z glistnika, które stosuje się zewnętrznie. Należy jednak pamiętać, że skuteczność i bezpieczeństwo niektórych domowych metod nie zawsze są potwierdzone naukowo, a ich stosowanie może wiązać się z ryzykiem podrażnień lub powikłań.
Profesjonalne metody leczenia kurzajek oferowane przez medycynę
Gdy domowe sposoby okazują się nieskuteczne lub kurzajki są szczególnie uciążliwe, warto skorzystać z profesjonalnych metod leczenia oferowanych przez lekarzy dermatologów. Medycyna dysponuje szerokim wachlarzem bezpiecznych i skutecznych procedur, które pozwalają na usunięcie brodawek i zminimalizowanie ryzyka nawrotu infekcji. Wybór metody zależy od wielu czynników, takich jak rodzaj i lokalizacja kurzajki, jej wielkość oraz stan ogólny pacjenta.
Jedną z najczęściej stosowanych metod jest krioterapia, czyli leczenie zimnem. Polega ona na zamrożeniu zmiany skórnej przy użyciu ciekłego azotu. Niska temperatura niszczy komórki brodawki, prowadząc do jej obumarcia i odpadnięcia. Zabieg może być bolesny, a po jego wykonaniu tworzy się pęcherz, który następnie goi się przez kilka dni lub tygodni. Krioterapia jest zazwyczaj skuteczna, ale czasem wymaga powtórzenia zabiegu po kilku tygodniach.
Elektrokoagulacja to kolejna popularna metoda usuwania kurzajek. Polega na wypalaniu zmiany za pomocą prądu elektrycznego. Procedura ta jest szybka i zazwyczaj daje dobre rezultaty, ale może pozostawić niewielką bliznę. Zabieg wykonuje się w znieczuleniu miejscowym, co minimalizuje dyskomfort pacjenta. Ważne jest, aby był przeprowadzany przez doświadczonego lekarza, aby zminimalizować ryzyko uszkodzenia skóry.
Laseroterapia jest zaawansowaną technologią, która pozwala na precyzyjne usunięcie kurzajek za pomocą wiązki lasera. Różne typy laserów mogą być stosowane w zależności od potrzeb, np. laser CO2 do odparowania tkanki brodawki lub laser naczyniowy do zamykania naczyń krwionośnych odżywiających zmianę. Laseroterapia jest często wybierana w przypadku uporczywych lub rozległych brodawek, a jej zaletą jest mniejsza inwazyjność i szybsza rekonwalescencja w porównaniu do niektórych innych metod.
W niektórych przypadkach lekarz może zastosować również terapię farmakologiczną, polegającą na aplikacji silniejszych preparatów z kwasami lub cytostatykami bezpośrednio na zmianę skórną. Czasami stosuje się również metody immunoterapii, które mają na celu pobudzenie układu odpornościowego do walki z wirusem HPV. Niezależnie od wybranej metody, kluczowe jest przestrzeganie zaleceń lekarza i dbanie o higienę, aby zapobiec rozprzestrzenianiu się infekcji i minimalizować ryzyko nawrotów.
Profilaktyka i zapobieganie powstawaniu nowych kurzajek
Skuteczna profilaktyka jest kluczowa w zapobieganiu powstawaniu nowych kurzajek oraz unikaniu nawrotów infekcji. Podstawą jest unikanie kontaktu z wirusem HPV, co w praktyce oznacza stosowanie zasad higieny osobistej i unikanie miejsc, w których wirus może łatwo się rozprzestrzeniać. Pamiętajmy, że wirus HPV jest powszechny i trudny do całkowitego wyeliminowania ze środowiska.
W miejscach publicznych, takich jak baseny, sauny, siłownie czy sale gimnastyczne, zawsze należy nosić obuwie ochronne, na przykład klapki. Zapobiega to bezpośredniemu kontaktowi stóp z potencjalnie zainfekowanymi powierzchniami. Po skorzystaniu z takich miejsc, ważne jest dokładne umycie i osuszenie stóp.
Dbanie o higienę rąk jest równie istotne. Po dotknięciu potencjalnie zainfekowanych powierzchni lub kontaktu z osobą z kurzajkami, należy dokładnie umyć ręce wodą z mydłem. Unikajmy również dotykania własnych zmian skórnych, a jeśli już do tego dojdzie, należy natychmiast umyć ręce, aby nie przenieść wirusa na inne części ciała lub na inne osoby.
Warto również dbać o ogólną kondycję organizmu i wzmacniać układ odpornościowy. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, odpowiednia ilość snu, regularna aktywność fizyczna i unikanie stresu to czynniki, które znacząco wpływają na zdolność organizmu do zwalczania infekcji. Silny układ odpornościowy jest w stanie skuteczniej poradzić sobie z wirusem HPV, nawet jeśli dojdzie do kontaktu.
W przypadku osób, które miały już kurzajki, ważne jest przestrzeganie zaleceń lekarza po zakończeniu leczenia. Może to obejmować stosowanie preparatów profilaktycznych lub okresowe kontrole. Warto również pamiętać o tym, że nawroty infekcji są możliwe, dlatego czujność i dbałość o higienę są kluczowe dla utrzymania zdrowej skóry. W przypadku zaobserwowania jakichkolwiek niepokojących zmian skórnych, zawsze należy skonsultować się z lekarzem.