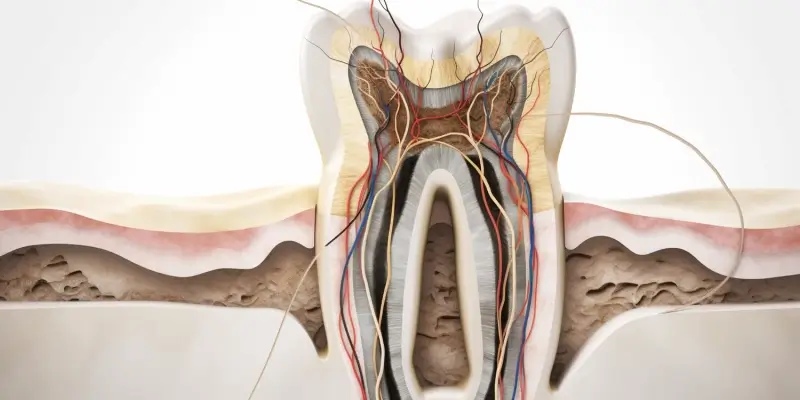
Leczenie kanałowe, znane również jako endodoncja, jest procedurą stomatologiczną mającą na celu usunięcie zainfekowanej lub uszkodzonej miazgi zęba. Miazga to tkanka łączna, która zawiera nerwy, naczynia krwionośne i limfatyczne, a także komórki, które odgrywają kluczową rolę w rozwoju zęba i jego żywotności. Gdy miazga ulega zapaleniu lub obumiera, często z powodu głębokiej próchnicy, urazu mechanicznego lub pęknięcia zęba, może to prowadzić do silnego bólu, obrzęku, a nawet utraty zęba, jeśli nie zostanie podjęte odpowiednie leczenie. Zrozumienie przebiegu leczenia kanałowego jest kluczowe dla pacjentów, którzy doświadczają problemów z zębami, ponieważ pozwala to na świadome przygotowanie się do zabiegu i zmniejszenie ewentualnego lęku.
Proces ten wymaga precyzji i doświadczenia lekarza stomatologa, a jego celem jest nie tylko ulżenie pacjentowi od bólu, ale przede wszystkim uratowanie zęba przed ekstrakcją. Współczesna endodoncja dysponuje szerokim wachlarzem narzędzi i technik, które sprawiają, że leczenie kanałowe jest coraz bardziej skuteczne i komfortowe dla pacjentów. Odpowiednie przygotowanie, diagnostyka i wykonanie poszczególnych etapów zabiegu są fundamentem sukcesu terapii, pozwalając na długotrwałe zachowanie funkcji i estetyki leczonego zęba w jamie ustnej. W dalszej części artykułu szczegółowo omówimy, jak dokładnie przebiega leczenie kanałowe zęba, od pierwszych symptomów po finalne odbudowanie.
Pierwsze kroki w leczeniu kanałowym zęba i diagnostyka
Pierwszym etapem, który poprzedza właściwe leczenie kanałowe, jest dokładna diagnoza. Lekarz stomatolog rozpoczyna od szczegółowego wywiadu z pacjentem, pytając o rodzaj i lokalizację bólu, jego nasilenie, czynniki wywołujące i łagodzące. Następnie przeprowadza badanie kliniczne, oceniając stan zęba, jego kolor, reakcję na opukiwanie oraz obecność obrzęku czy przetoki ropnej na dziąśle. Kluczowe znaczenie mają badania radiologiczne, przede wszystkim zdjęcie rentgenowskie (RTG) zęba, które pozwala uwidocznić zmiany okołowierzchołkowe, ocenić kształt i długość kanałów korzeniowych oraz wykryć ewentualne pęknięcia korzenia.
W niektórych przypadkach, szczególnie przy skomplikowanej anatomii korzeni lub trudnościach w diagnostyce, stomatolog może zdecydować o wykonaniu tomografii komputerowej (CBCT). Pozwala ona na uzyskanie trójwymiarowego obrazu zęba i otaczających tkanek, co jest nieocenione przy planowaniu leczenia. Na podstawie zebranych danych lekarz jest w stanie postawić precyzyjną diagnozę, określić przyczynę stanu zapalnego miazgi (np. głęboka próchnica, uraz, niepowodzenie poprzedniego leczenia kanałowego) i zaplanować optymalny przebieg leczenia. Odpowiednia diagnostyka jest fundamentem skuteczności całej terapii, minimalizując ryzyko powikłań i zapewniając najlepsze możliwe rezultaty.
Przebieg leczenia kanałowego zęba krok po kroku
Po przeprowadzeniu dokładnej diagnostyki i znieczuleniu miejscowym okolicy leczonego zęba, rozpoczyna się właściwa procedura leczenia kanałowego. Pierwszym krokiem jest izolacja zęba przy użyciu koferdamu, czyli lateksowej lub bezlateksowej osłony, która oddziela ząb od reszty jamy ustnej. Zapewnia to sterylne pole zabiegowe, chroni pacjenta przed połknięciem narzędzi i płynów używanych podczas leczenia, a także zapobiega zakażeniu pola operacyjnego bakteriami z jamy ustnej. Następnie stomatolog uzyskuje dostęp do komory miazgi, usuwając fragmenty próchnicy i otwierając dostęp do kanałów korzeniowych.
Kolejnym kluczowym etapem jest mechaniczne i chemiczne opracowanie kanałów. Za pomocą specjalistycznych narzędzi endodontycznych, takich jak pilniki różnej grubości i kształtu, lekarz usuwa resztki miazgi, tkanki martwicze, bakterie i zanieczyszczenia z wnętrza kanałów. Równocześnie kanały są płukane roztworami dezynfekującymi, najczęściej podchlorynem sodu, który ma silne właściwości bakteriobójcze i rozpuszczające tkanki organiczne. Dbanie o dokładne oczyszczenie i dezynfekcję kanałów jest absolutnie kluczowe dla powodzenia leczenia, zapobiegając nawrotom infekcji. Po mechanicznym i chemicznym opracowaniu, kanały są osuszane i przygotowywane do wypełnienia.
Wypełnienie kanałów korzeniowych jako kluczowy etap leczenia
Po mechanicznym i chemicznym opracowaniu kanałów korzeniowych, które miało na celu ich dokładne oczyszczenie i dezynfekcję, następuje etap ich szczelnego wypełnienia. Celem tego działania jest zapobieżenie ponownemu przedostawaniu się bakterii do wnętrza zęba i tym samym wyeliminowanie możliwości rozwoju infekcji. Najczęściej stosowanym materiałem do wypełniania kanałów jest gutaperka, naturalny polimer o właściwościach termoplastycznych, która jest biokompatybilna i łatwa do aplikacji. Gutaperka jest zazwyczaj stosowana w połączeniu z uszczelniaczem, czyli specjalną pastą, która wypełnia drobne przestrzenie między gutaperką a ścianami kanału korzeniowego, zapewniając jego całkowitą szczelność.
Istnieje kilka metod wypełniania kanałów korzeniowych. Jedną z najczęściej stosowanych jest metoda z użyciem ćwieków gutaperkowych i uszczelniacza. Polega ona na dopasowaniu ćwieka gutaperkowego do kształtu opracowanego kanału, a następnie wprowadzeniu go wraz z uszczelniaczem. Inne techniki, takie jak termoplastyczne wypełnianie gutaperką (np. za pomocą systemów quentej gutaperki), pozwalają na bardziej plastyczne i trójwymiarowe wypełnienie kanałów, co jest szczególnie pomocne w przypadku kanałów o skomplikowanej budowie. Po wypełnieniu kanałów, nadmiar materiału jest usuwany, a pozostała część komory miazgi jest przygotowywana do odbudowy tymczasowej lub stałej. Prawidłowe wypełnienie kanałów jest jednym z najważniejszych czynników decydujących o długoterminowym sukcesie leczenia endodontycznego.
Odbudowa zęba po leczeniu kanałowym jego funkcjonalności
Po skutecznym wypełnieniu kanałów korzeniowych, ząb, choć pozbawiony żywej miazgi, nadal może pełnić swoje funkcje w jamie ustnej, jednak wymaga odpowiedniej odbudowy. Ząb po leczeniu kanałowym jest często osłabiony i kruchy, dlatego konieczne jest jego wzmocnienie i przywrócenie prawidłowego kształtu oraz funkcji zgryzowej. Pierwszym krokiem po wypełnieniu kanałów jest zazwyczaj tymczasowe odbudowanie korony zęba, które zabezpiecza go przed zakażeniem i uszkodzeniem do czasu wykonania odbudowy ostatecznej. Może to być materiał kompozytowy lub tymczasowa plomba.
Następnie, w zależności od stopnia zniszczenia korony zęba, lekarz stomatolog może zdecydować o zastosowaniu różnych metod odbudowy. W przypadku niewielkich ubytków, wystarczające może być wypełnienie kompozytowe. Jeśli jednak ząb został znacznie osłabiony lub wymaga wzmocnienia, często konieczne jest zastosowanie wkładu koronowo-korzeniowego. Wkład ten, wykonany zazwyczaj z włókna szklanego, tytanu lub złota, jest cementowany w kanale korzeniowym i stanowi stabilną podstawę dla przyszłej korony protetycznej. Ostateczną odbudową jest zazwyczaj korona protetyczna, wykonana z ceramiki, porcelany lub innych materiałów, która przywraca zębowi jego pierwotny kształt, kolor i funkcję. Prawidłowa odbudowa jest kluczowa dla zapewnienia trwałości i estetyki zęba po leczeniu kanałowym.
Potencjalne powikłania i jak im zapobiegać w leczeniu
Mimo postępów w dziedzinie stomatologii, leczenie kanałowe zęba, podobnie jak każda procedura medyczna, wiąże się z pewnym ryzykiem wystąpienia powikłań. Jednym z najczęstszych problemów po zabiegu jest utrzymujący się dyskomfort lub ból, który zazwyczaj jest łagodny i ustępuje w ciągu kilku dni. Może być on spowodowany procesem gojenia tkanek lub, w rzadszych przypadkach, niedostatecznym opracowaniem kanałów. Inną możliwością jest zakażenie bakteryjne, które może prowadzić do powstania stanu zapalnego w okolicy wierzchołka korzenia, objawiającego się obrzękiem, bólem i gorączką.
Do innych potencjalnych powikłań należą złamanie narzędzia endodontycznego w kanale, perforacja ściany kanału, niedopełnienie lub przepłynięcie materiału wypełniającego poza wierzchołek korzenia. Zapobieganie tym powikłaniom opiera się na kilku kluczowych czynnikach. Przede wszystkim, niezwykle ważna jest precyzyjna diagnostyka, uwzględniająca dokładne obrazowanie radiologiczne. Doświadczenie i umiejętności lekarza, stosowanie nowoczesnych narzędzi i technik, takich jak mikroskop endodontyczny i endometr do precyzyjnego pomiaru długości kanałów, znacząco minimalizują ryzyko błędów. Równie istotne jest ścisłe przestrzeganie protokołu zabiegowego, w tym zachowanie sterylności pola operacyjnego. W przypadku wystąpienia jakichkolwiek niepokojących objawów po leczeniu, należy niezwłocznie skontaktować się ze swoim stomatologiem.
Alternatywne metody leczenia w przypadku braku możliwości endodoncji
W sytuacjach, gdy leczenie kanałowe zęba jest niemożliwe lub jego prognozy są bardzo niekorzystne, stomatologia oferuje pewne alternatywne rozwiązania, choć często ograniczają one możliwości zachowania naturalnego zęba. W przypadku rozległych zmian zapalnych, nieodwracalnego zapalenia miazgi lub pęknięcia korzenia, kiedy leczenie kanałowe nie przyniesie oczekiwanych rezultatów, najczęściej rekomendowaną metodą jest ekstrakcja, czyli usunięcie zęba. Jest to zazwyczaj ostateczność, stosowana, gdy inne metody leczenia są nieskuteczne lub gdy ząb stanowi źródło zagrożenia dla zdrowia pacjenta.
Po ekstrakcji zęba, aby zapobiec przesuwaniu się pozostałych zębów, zanikowi kości i problemom z żuciem, konieczne jest uzupełnienie powstałego braku. Dostępne opcje protetyczne obejmują: implanty stomatologiczne, które są najnowocześniejszym i najbardziej zbliżonym do naturalnego zęba rozwiązaniem, mosty protetyczne, które opierają się na sąsiednich zębach, lub protezy ruchome, które są stosowane w przypadku utraty wielu zębów. Wybór metody uzupełnienia zależy od indywidualnej sytuacji pacjenta, stanu jego uzębienia, ilości tkanki kostnej oraz możliwości finansowych. Decyzja o zastosowaniu alternatywnych metod leczenia powinna być zawsze podejmowana po konsultacji z lekarzem stomatologiem, który oceni wszystkie dostępne opcje i przedstawi najlepsze rozwiązanie.