Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez infekcję wirusową. Ich pojawienie się może być zaskoczeniem i budzić niepokój, jednak zrozumienie mechanizmów ich powstawania pozwala na skuteczniejsze zapobieganie i leczenie. Głównym winowajcą w procesie tworzenia się kurzajek jest wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Wirus ten istnieje w wielu odmianach, a różne typy HPV odpowiadają za powstawanie brodawek w różnych lokalizacjach na ciele, od dłoni i stóp po okolice intymne.
Infekcja HPV następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zarażonej lub poprzez kontakt z przedmiotami, na których wirus przeżył. Wirus preferuje wilgotne i ciepłe środowiska, dlatego miejscami o podwyższonym ryzyku zakażenia są baseny, sauny, szatnie sportowe czy siłownie. Uszkodzona skóra, nawet drobne otarcia czy skaleczenia, stanowi łatwiejszą drogę wejścia dla wirusa do organizmu. Po wniknięciu do naskórka, HPV namnaża się w komórkach skóry, prowadząc do ich nieprawidłowego rozrostu, co objawia się właśnie jako brodawka.
Warto podkreślić, że obecność wirusa HPV w organizmie nie zawsze skutkuje pojawieniem się kurzajek. Układ odpornościowy zdrowego człowieka często potrafi skutecznie zwalczyć infekcję, zanim ta zdąży się rozwinąć. Czynniki takie jak osłabienie odporności, stres, choroby przewlekłe czy przyjmowanie leków immunosupresyjnych mogą jednak sprzyjać rozwojowi brodawek. Dlatego też, choć kurzajki są powszechne, ich powstawanie jest wynikiem złożonej interakcji między wirusem a stanem immunologicznym organizmu gospodarza.
Dlaczego kurzajki powstają na dłoniach i stopach
Dłonie i stopy to najczęściej atakowane przez kurzajki części ciała, co nie jest przypadkiem. Lokalizacja ta sprzyja zarówno zakażeniu, jak i dalszemu rozprzestrzenianiu się wirusa. Na dłoniach kontakt z wirusem może nastąpić podczas codziennych czynności – dotykania powierzchni, przedmiotów czy innych osób. Dłonie są w ciągłym ruchu i często mają kontakt z otoczeniem, zwiększając ryzyko przeniesienia HPV. Szczególnie narażone są osoby, które często dotykają swojej twarzy lub innych części ciała, przenosząc wirusa z dłoni.
Stopy, zwłaszcza ich podeszwy, stanowią kolejny newralgiczny punkt. W miejscach publicznych, takich jak wspomniane już baseny, sauny, ale także prysznice w hotelach czy salach gimnastycznych, wirus HPV może przetrwać na wilgotnych powierzchniach. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko infekcji. Brodawki na stopach, potocznie nazywane kurzajkami podeszwowymi, często są spłaszczone z powodu nacisku podczas chodzenia i mogą być bolesne, utrudniając codzienne funkcjonowanie.
Dodatkowo, uszkodzenia skóry na stopach, takie jak pęknięcia, otarcia czy odciski, ułatwiają wirusowi wniknięcie do organizmu. Noszenie obuwia, które nie zapewnia odpowiedniej wentylacji, może dodatkowo sprzyjać tworzeniu się wilgotnego środowiska, idealnego dla rozwoju wirusa. Zrozumienie tych mechanizmów jest kluczowe dla profilaktyki. Noszenie obuwia ochronnego w miejscach publicznych, dbanie o suchość stóp i szybkie opatrywanie wszelkich ran to proste, ale skuteczne metody zapobiegania infekcji HPV na tych obszarach ciała.
Różne typy wirusa HPV powodujące kurzajki
Wirus brodawczaka ludzkiego (HPV) to niezwykle zróżnicowana rodzina wirusów, licząca ponad sto dwadzieścia typów. Nie wszystkie z nich prowadzą do rozwoju brodawek skórnych, a jeszcze mniej powoduje zmiany złośliwe. W kontekście kurzajek, kluczowe jest zrozumienie, że różne typy HPV mają predyspozycje do infekowania określonych obszarów skóry i wywoływania specyficznych typów brodawek. To właśnie różnorodność wirusa sprawia, że kurzajki mogą przybierać różne formy i lokalizacje.
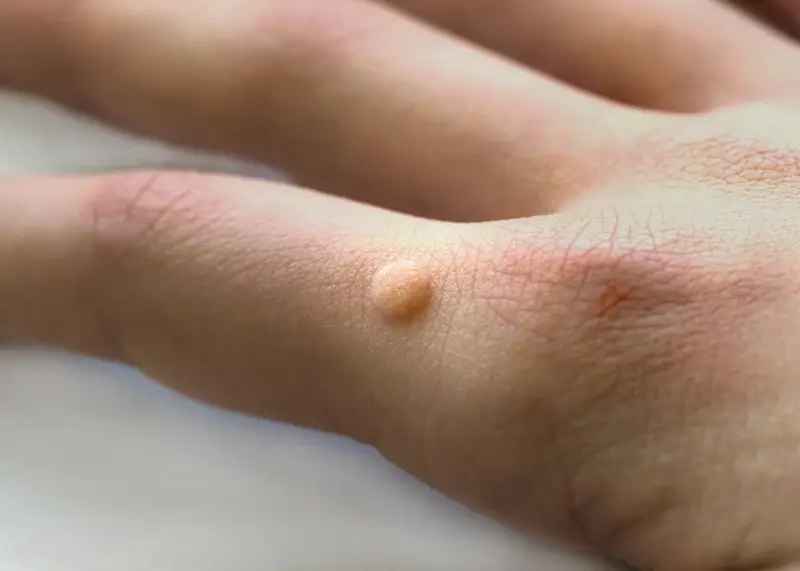
Najczęściej spotykane typy HPV odpowiedzialne za powstawanie brodawek na dłoniach i stopach to między innymi HPV typu 1, 2, 4 i 7. Typ 1 jest często związany z brodawkami podeszwowymi, podczas gdy typy 2 i 4 częściej pojawiają się na palcach, dłoniach i kolanach. Brodawki płaskie, które są gładkie i często pojawiają się na twarzy, rękach i kolanach, są zazwyczaj wywoływane przez typy HPV 3 i 10. Brodawki okołopaznokciowe, lokalizujące się wokół paznokci, mogą być spowodowane przez różne typy HPV, często te same, które wywołują kurzajki na palcach.
Warto zaznaczyć, że niektóre typy HPV, choć również należą do rodziny wirusów brodawczaka ludzkiego, są odpowiedzialne za powstawanie brodawek narządów płciowych (tzw. kłykcin kończystych) i są to zazwyczaj inne typy niż te, które wywołują kurzajki skórne. Jednakże, w rzadkich przypadkach, możliwe jest przeniesienie wirusa między różnymi obszarami ciała. Zrozumienie, że różne typy HPV odpowiadają za różne manifestacje brodawek, jest istotne dla diagnostyki i doboru odpowiedniej metody leczenia, ponieważ skuteczność poszczególnych terapii może się różnić w zależności od typu wirusa i lokalizacji zmiany.
Jak dochodzi do zakażenia wirusem HPV prowadzącym do kurzajek
Proces zakażenia wirusem HPV, który prowadzi do powstania kurzajek, jest wieloetapowy i zależy od wielu czynników. Kluczowym elementem jest bezpośredni kontakt z wirusem. Wirus HPV jest bardzo powszechny w środowisku i łatwo przenosi się z osoby na osobę lub poprzez kontakt z zainfekowaną powierzchnią. Gdy osoba zdrowa zetknie się z wirusem, musi dojść do przerwania ciągłości naskórka, aby wirus mógł wniknąć do organizmu.
Nawet mikroskopijne uszkodzenia skóry, takie jak drobne skaleczenia, zadrapania, otarcia, pęknięcia czy maceracja skóry (np. spowodowana długotrwałym kontaktem z wodą), stanowią bramę dla wirusa. Wirus HPV nie jest w stanie przeniknąć przez nienaruszoną, zdrową skórę. Dlatego miejsca takie jak okolice paznokci, gdzie skóra jest często narażona na uszkodzenia, czy stopy, gdzie mogą pojawiać się drobne pęknięcia, są szczególnie podatne na infekcję. Po wniknięciu do komórek naskórka, wirus zaczyna się namnażać i wpływać na cykl komórkowy, powodując niekontrolowany wzrost komórek.
Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznych zmian, może być bardzo różny. Zazwyczaj trwa od kilku tygodni do kilku miesięcy, a czasem nawet dłużej. W tym czasie wirus może być obecny w organizmie, nie dając żadnych objawów, ale jednocześnie osoba zakażona może już przenosić wirusa na inne osoby lub inne części swojego ciała. Osłabiony układ odpornościowy, stres, choroby współistniejące, a także czynniki takie jak wiek (dzieci i osoby starsze bywają bardziej podatne) mogą sprzyjać rozwojowi widocznych kurzajek. Należy pamiętać, że nawet po wyleczeniu jednej kurzajki, wirus może pozostać w organizmie w stanie uśpienia, co może prowadzić do nawrotów infekcji w przyszłości.
Czynniki sprzyjające powstawaniu kurzajek na skórze
Choć wirus HPV jest główną przyczyną kurzajek, istnieje szereg czynników, które mogą znacząco zwiększyć ryzyko zakażenia i rozwoju tych nieestetycznych zmian skórnych. Zrozumienie tych czynników jest kluczowe dla skutecznej profilaktyki i minimalizowania szansy na pojawienie się brodawek. Jednym z najważniejszych czynników jest stan układu odpornościowego. Silny i sprawnie działający system immunologiczny jest w stanie skutecznie zwalczyć wirusa HPV, zanim ten zdąży wywołać widoczne zmiany.
Osłabienie odporności, spowodowane różnymi przyczynami, może otworzyć drogę dla wirusa. Do czynników osłabiających odporność zalicza się między innymi: przewlekły stres, niedobory żywieniowe (zwłaszcza witamin A, C i E oraz cynku i selenu), brak odpowiedniej ilości snu, choroby przewlekłe (np. cukrzyca, choroby autoimmunologiczne), a także przyjmowanie leków immunosupresyjnych po przeszczepach organów lub w leczeniu chorób autoimmunologicznych. Dzieci, ze względu na wciąż rozwijający się układ odpornościowy, oraz osoby starsze, u których odporność naturalnie słabnie, są często bardziej podatne na infekcje HPV.
Innym ważnym aspektem jest stan skóry. Uszkodzona skóra, nawet jeśli uszkodzenie jest niewielkie, stanowi otwartą furtkę dla wirusa. Częste moczenie skóry, na przykład w wyniku pracy w wilgotnym środowisku lub długotrwałego przebywania w wodzie, może prowadzić do jej rozmiękania i utraty naturalnej bariery ochronnej, co ułatwia wnikanie wirusa. Podobnie, drobne ranki, skaleczenia, zadrapania, odciski czy otarcia, które często pojawiają się na dłoniach i stopach, znacząco zwiększają ryzyko zakażenia. Noszenie ciasnego, nieprzewiewnego obuwia, które powoduje otarcia i sprzyja wilgotnemu środowisku, również sprzyja powstawaniu kurzajek na stopach.
Jakie są rodzaje kurzajek i ich charakterystyczne cechy
Kurzajki, choć wszystkie wywoływane są przez wirusa HPV, mogą przyjmować różne formy, różniące się wyglądem, lokalizacją i czasem nawet odczuciami. Ta różnorodność wynika z różnych typów wirusa HPV, miejsca zakażenia oraz reakcji organizmu gospodarza. Poznanie charakterystycznych cech poszczególnych rodzajów kurzajek może pomóc w ich identyfikacji i wyborze odpowiedniej metody leczenia.
Najczęściej spotykane są tak zwane kurzajki zwykłe (verruca vulgaris). Charakteryzują się one szorstką, nierówną powierzchnią, często przypominającą kalafior. Mogą mieć kolor skóry, brązowy lub szary i zazwyczaj pojawiają się na palcach, dłoniach, łokciach i kolanach. Są one najbardziej powszechne i łatwo się rozprzestrzeniają poprzez dotyk.
Kolejnym typem są kurzajki podeszwowe (verruca plantaris), które lokalizują się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często są one spłaszczone i mogą być bolesne. Mogą być otoczone zrogowaciałą skórą, a widoczne na ich powierzchni czarne punkczo punktowe naczynia krwionośne są charakterystycznym objawem. Czasem mogą przypominać odciski, co utrudnia ich diagnozę.
Brodawki płaskie (verruca plana) są zazwyczaj mniejsze, gładkie i spłaszczone. Mogą mieć kolor skóry lub być lekko zaróżowione. Często pojawiają się w grupach na twarzy, szyi, rękach i kolanach. Są mniej bolesne niż kurzajki zwykłe czy podeszwowe, ale mogą być trudniejsze do usunięcia ze względu na ich płaską powierzchnię.
Kurzajki okołopaznokciowe (verrucae circumunguales) rozwijają się wokół paznokci u rąk i nóg. Mogą być bardzo bolesne i powodować trudności w utrzymaniu higieny, a także prowadzić do wtórnych infekcji bakteryjnych. Ich usunięcie jest często trudne i wymaga cierpliwości.
W końcu, brodawki nitkowate (verruca filiformis) to długie, cienkie narośle, które najczęściej pojawiają się na twarzy, wokół ust, nosa i oczu. Są one zazwyczaj miękkie i mają kolor skóry.
Czy kurzajki są zaraźliwe i jak zapobiegać ich rozprzestrzenianiu
Kurzajki są zdecydowanie zaraźliwe, a ich zaraźliwość jest jednym z głównych powodów, dla których tak często pojawiają się w grupach lub nawracają. Wirus HPV, który je wywołuje, łatwo przenosi się z osoby na osobę, a także z jednej części ciała na inną. Dlatego też, zrozumienie mechanizmów zaraźliwości jest kluczowe dla skutecznego zapobiegania ich rozprzestrzenianiu się.
Głównym sposobem przenoszenia wirusa jest bezpośredni kontakt skóry z zakażoną skórą. Dotknięcie kurzajki lub skóry osoby zakażonej może spowodować przeniesienie wirusa. Poza bezpośrednim kontaktem, wirus może przetrwać na różnych powierzchniach, zwłaszcza w wilgotnych i ciepłych środowiskach. Miejsca takie jak baseny, sauny, szatnie, siłownie, wspólne prysznice czy nawet ręczniki i inne przedmioty higieny osobistej mogą stać się źródłem infekcji. Dlatego też, unikanie chodzenia boso w miejscach publicznych, szczególnie tych o podwyższonej wilgotności, jest bardzo ważną zasadą profilaktyki.
Aby zapobiegać rozprzestrzenianiu się kurzajek, należy przestrzegać kilku kluczowych zasad. Po pierwsze, jeśli masz kurzajki, staraj się ich nie drapać, nie skubać ani nie próbować usuwać na własną rękę, ponieważ może to prowadzić do rozprzestrzenienia wirusa na inne części ciała lub na inne osoby. Po drugie, utrzymuj skórę suchą i czystą, szczególnie na dłoniach i stopach. Po trzecie, jeśli korzystasz z miejsc publicznych, takich jak baseny czy siłownie, zakładaj klapki lub inne obuwie ochronne. Po czwarte, unikaj dzielenia się ręcznikami, golarkami czy innymi przedmiotami higieny osobistej.
W przypadku dzieci, które są szczególnie podatne na kurzajki, ważne jest edukowanie ich o higienie i zachęcanie do unikania dotykania brodawek. Regularne mycie rąk jest zawsze dobrym nawykiem, który pomaga w ograniczeniu rozprzestrzeniania się wielu infekcji, w tym tych wirusowych.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub dostępnymi bez recepty preparatami, istnieją sytuacje, w których konsultacja z lekarzem jest absolutnie wskazana. Wczesne zgłoszenie się do specjalisty może zapobiec powikłaniom, zmniejszyć ryzyko rozprzestrzeniania się infekcji i zapewnić najskuteczniejszą metodę leczenia. Przede wszystkim, jeśli kurzajka jest bardzo bolesna, krwawi lub szybko się powiększa, należy niezwłocznie skonsultować się z lekarzem dermatologiem.
Szczególną ostrożność należy zachować w przypadku pojawienia się brodawek w okolicach intymnych lub odbytu. Takie zmiany mogą być spowodowane przez inne typy wirusa HPV, które mają wyższe ryzyko rozwoju zmian nowotworowych, a ich leczenie wymaga specjalistycznej wiedzy i metod. Również w przypadku zmian na twarzy lub w okolicach oczu, ze względu na wrażliwość tych obszarów i estetykę, zaleca się konsultację lekarską.
Jeśli masz osłabiony układ odpornościowy, na przykład z powodu choroby przewlekłej lub przyjmowania leków immunosupresyjnych, powinieneś skonsultować się z lekarzem przy pierwszych objawach kurzajek. W takich przypadkach organizm może mieć trudności z samodzielnym zwalczeniem wirusa, a brodawki mogą być bardziej uporczywe i trudniejsze do leczenia. Również w sytuacji, gdy tradycyjne metody leczenia dostępne bez recepty nie przynoszą rezultatów po kilku tygodniach stosowania, warto zasięgnąć porady lekarza.
Lekarz dermatolog może prawidłowo zdiagnozować zmianę skórną, upewnić się, że nie jest to inny, potencjalnie groźniejszy problem, a następnie zaproponować najodpowiedniejszą metodę leczenia. Dostępne są różne metody terapeutyczne, takie jak krioterapia (zamrażanie), elektrokoagulacja (wypalanie), laseroterapia, czy też leczenie farmakologiczne z użyciem silniejszych preparatów. Lekarz może również doradzić w kwestii profilaktyki i zapobiegania nawrotom.
Metody leczenia kurzajek dostępne w gabinecie lekarskim
Gdy domowe sposoby okazują się nieskuteczne lub gdy kurzajki są szczególnie uciążliwe, bolesne, lub umiejscowione w trudnodostępnych miejscach, gabinet lekarski oferuje szereg zaawansowanych i skutecznych metod leczenia. Wybór konkretnej metody zależy od rodzaju kurzajki, jej wielkości, lokalizacji oraz indywidualnej reakcji pacjenta. Lekarz dermatolog po dokładnym zbadaniu zmiany dobierze optymalne rozwiązanie terapeutyczne, które minimalizuje ryzyko nawrotów i skutków ubocznych.
Jedną z najczęściej stosowanych metod jest krioterapia, czyli zamrażanie brodawki ciekłym azotem. Zabieg ten powoduje zniszczenie zainfekowanych komórek skóry poprzez ekstremalnie niską temperaturę. Po zabiegu w miejscu kurzajki tworzy się pęcherz, a następnie strupek, który odpada, odsłaniając nową, zdrową skórę. Krioterapia może wymagać kilku sesji, w zależności od wielkości i głębokości brodawki.
Elektrokoagulacja to kolejna popularna metoda, która polega na usunięciu kurzajki za pomocą prądu elektrycznego o wysokiej częstotliwości. Metoda ta jest skuteczna w przypadku wielu rodzajów brodawek, a zabieg jest stosunkowo szybki. Prąd elektryczny powoduje ścięcie białka w komórkach brodawki, co prowadzi do jej zniszczenia. Po zabiegu może pozostać niewielka blizna.
Laseroterapia wykorzystuje energię lasera do precyzyjnego niszczenia tkanki kurzajki. Istnieje kilka rodzajów laserów, które mogą być stosowane w leczeniu brodawek, w zależności od ich rodzaju i lokalizacji. Laser działa poprzez odparowanie tkanki kurzajki lub poprzez koagulację naczyń krwionośnych, które odżywiają brodawkę. Jest to metoda zazwyczaj skuteczna, ale może być droższa od innych.
W niektórych przypadkach lekarz może zastosować również metody chirurgiczne, polegające na wycięciu kurzajki skalpelem. Jest to zazwyczaj ostateczność, stosowana w przypadku dużych, opornych na leczenie brodawek. Po wycięciu rany często zaszywa się, a pacjent wymaga odpowiedniej pielęgnacji.
Oprócz zabiegów fizycznych, lekarz może również przepisać silniejsze preparaty miejscowe, zawierające kwasy (np. kwas salicylowy, kwas trójchlorooctowy) w wyższych stężeniach niż dostępne bez recepty, lub leki doustne, np. stymulujące układ odpornościowy do walki z wirusem HPV. Ważne jest, aby po leczeniu przestrzegać zaleceń lekarza, aby zminimalizować ryzyko nawrotów.