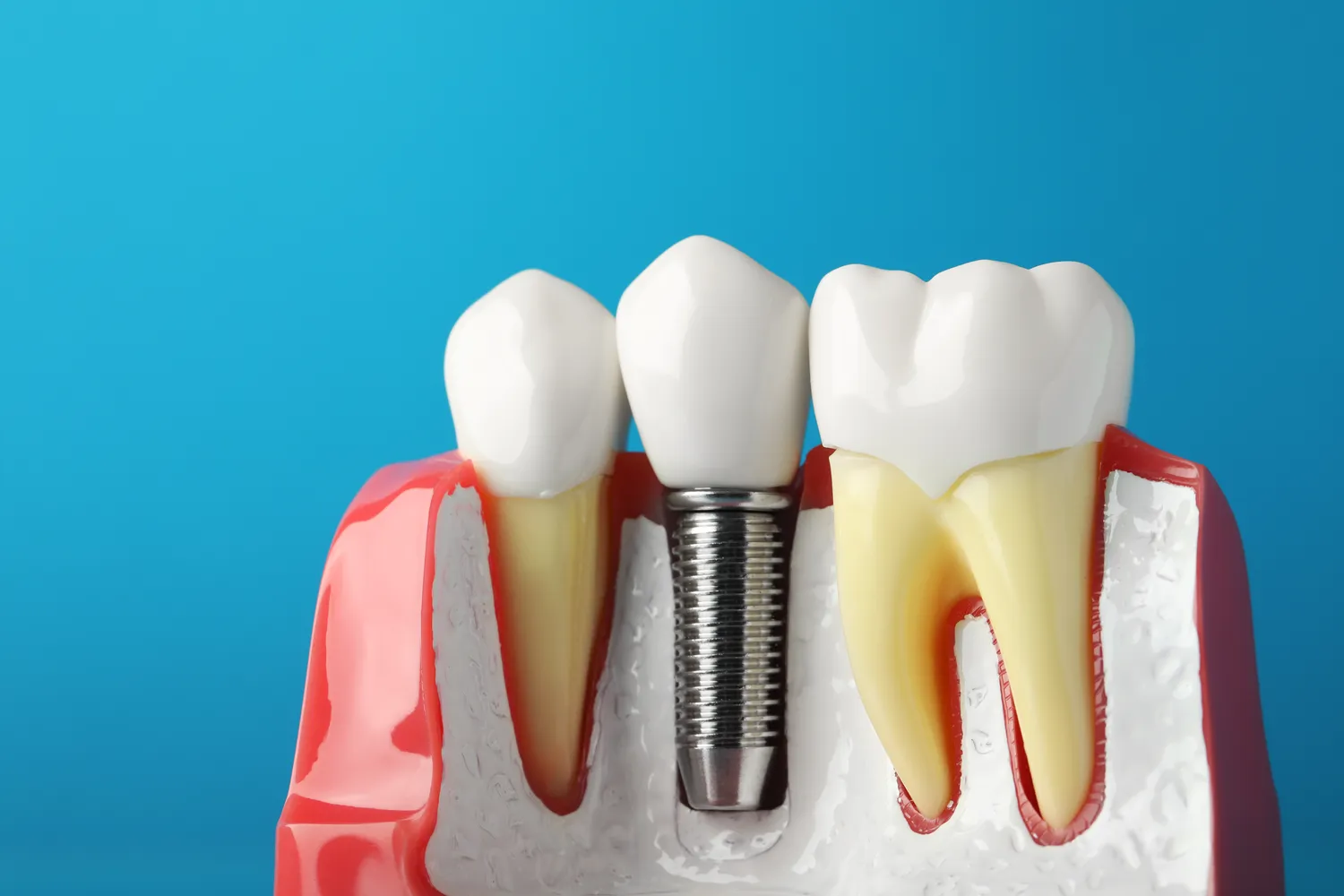
Decyzja o wszczepieniu implantów stomatologicznych to krok w kierunku odzyskania pełnej funkcjonalności i estetyki uśmiechu. Choć nowoczesna implantologia oferuje niezwykłe możliwości, niezwykle istotne jest, aby przed podjęciem ostatecznej decyzji dokładnie zapoznać się z wszelkimi przeciwwskazaniami. Świadomość potencjalnych ryzyk i ograniczeń pozwala na bezpieczne i skuteczne przeprowadzenie zabiegu, minimalizując ryzyko powikłań i zapewniając długoterminowy sukces leczenia. W tym obszernym artykule zgłębimy temat implantów przeciwwskazania, przedstawiając kluczowe aspekty, które każdy pacjent powinien znać.
Zrozumienie, kiedy implanty stomatologiczne mogą nie być najlepszym rozwiązaniem, jest równie ważne, jak poznanie ich zalet. Właściwa kwalifikacja pacjenta do zabiegu, oparta na szczegółowym wywiadzie medycznym, analizie stanu zdrowia ogólnego i jamy ustnej, a także badaniach diagnostycznych, stanowi fundament sukcesu. Pominięcie istotnych przeciwwskazań może prowadzić do poważnych komplikacji, opóźnienia gojenia, a w skrajnych przypadkach nawet do utraty implantu.
Celem tego artykułu jest dostarczenie kompleksowych informacji na temat implantów przeciwwskazania, które pomogą potencjalnym pacjentom w podjęciu świadomej i odpowiedzialnej decyzji. Omówimy zarówno przeciwwskazania ogólne, związane ze stanem zdrowia pacjenta, jak i te miejscowe, dotyczące stanu jamy ustnej. Skupimy się na aspektach, które mogą wpłynąć na proces gojenia, integrację implantu z kością oraz ogólną prognozę leczenia. Zapraszamy do lektury, która rozwieje wszelkie wątpliwości i przygotuje Państwa na konsultację z lekarzem stomatologiem.
W jakich sytuacjach implanty przeciwwskazania są bezwzględne i względne
Kwalifikacja pacjenta do wszczepienia implantów stomatologicznych wymaga starannej analizy wielu czynników. W medycynie rozróżniamy przeciwwskazania bezwzględne, które całkowicie wykluczają możliwość przeprowadzenia zabiegu, oraz przeciwwskazania względne, które mogą wymagać dodatkowego przygotowania pacjenta, modyfikacji planu leczenia lub przeprowadzenia zabiegu w określonych warunkach. Zrozumienie tej klasyfikacji jest kluczowe dla pacjentów rozważających implanty przeciwwskazania.
Przeciwwskazania bezwzględne to sytuacje, w których ryzyko powikłań jest tak wysokie, że zabieg implantacji jest niezalecany. Należą do nich między innymi niektóre ciężkie choroby ogólnoustrojowe, które znacząco upośledzają zdolność organizmu do gojenia i regeneracji, takie jak niekontrolowana cukrzyca, ciężkie choroby serca czy aktywne nowotwory w trakcie leczenia. W tych przypadkach priorytetem jest stabilizacja stanu zdrowia pacjenta i zapewnienie mu najlepszej możliwej opieki medycznej.
Przeciwwskazania względne dają większe pole do manewru. Mogą one obejmować choroby, które można skutecznie kontrolować, takie jak dobrze wyrównana cukrzyca, choroby tarczycy czy niektóre schorzenia autoimmunologiczne. W takich przypadkach lekarz stomatolog we współpracy z lekarzem prowadzącym pacjenta może podjąć decyzję o przeprowadzeniu zabiegu, często po uprzednim przygotowaniu pacjenta, wdrożeniu odpowiedniej farmakoterapii lub zastosowaniu specjalnych procedur chirurgicznych. Ważne jest, aby każdy pacjent był traktowany indywidualnie, a plan leczenia dostosowany do jego specyficznych potrzeb i stanu zdrowia.
Jakie choroby i schorzenia stanowią znaczące implanty przeciwwskazania

- Cukrzyca jest jednym z najczęściej wymienianych czynników wpływających na implantację. Niekontrolowana lub źle wyrównana cukrzyca może prowadzić do pogorszenia krążenia, osłabienia układu odpornościowego i zwiększonego ryzyka infekcji. W takich przypadkach proces gojenia może być znacznie spowolniony, a ryzyko niepowodzenia zabiegu wzrasta. Pacjenci z cukrzycą, aby móc poddać się zabiegowi, muszą mieć utrzymany poziom glukozy we krwi w bezpiecznych granicach, co często wymaga ścisłej współpracy z lekarzem diabetologiem.
- Choroby sercowo-naczyniowe, takie jak nadciśnienie tętnicze, choroba niedokrwienna serca czy przebyte zawały, mogą stanowić ryzyko podczas procedury chirurgicznej, zwłaszcza w przypadku pacjentów przyjmujących leki przeciwkrzepliwe. Konieczna jest konsultacja z kardiologiem w celu oceny ryzyka i ewentualnego dostosowania farmakoterapii.
- Choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów, toczeń rumieniowaty układowy czy choroby zapalne jelit, mogą wpływać na proces gojenia i zwiększać ryzyko stanów zapalnych. Niektóre leki immunosupresyjne stosowane w leczeniu tych schorzeń mogą również osłabiać zdolność organizmu do regeneracji.
- Choroby onkologiczne, zwłaszcza w trakcie aktywnego leczenia (chemioterapia, radioterapia), stanowią poważne przeciwwskazanie. Osłabiony organizm, obniżona odporność i ryzyko infekcji sprawiają, że zabieg implantacji jest w tych okresach niezalecany.
- Zaburzenia krzepnięcia krwi, wrodzone lub nabyte, wymagają szczególnej uwagi ze względu na zwiększone ryzyko krwawienia podczas i po zabiegu. Konieczna jest konsultacja z hematologiem i potencjalne dostosowanie leczenia.
- Przewlekłe choroby wątroby i nerek mogą wpływać na metabolizm leków i procesy detoksykacji organizmu, co może mieć znaczenie w kontekście implantacji.
- Przyjmowanie niektórych leków, takich jak kortykosteroidy w długotrwałej terapii, leki immunosupresyjne, bifosfoniany (szczególnie dożylne podawanie w leczeniu osteoporozy lub przerzutów nowotworowych do kości), może stanowić przeciwwskazanie lub wymagać szczególnej ostrożności i konsultacji ze specjalistą.
W przypadku każdej z wymienionych chorób, kluczowe jest indywidualne podejście i dokładna ocena stanu pacjenta przez lekarza stomatologa we współpracy z lekarzami innych specjalności. Wiele z tych schorzeń, przy odpowiednim wyrównaniu i kontroli, nie musi stanowić bezwzględnego przeciwwskazania, jednak zawsze wymaga to starannego rozważenia i indywidualnego planu leczenia.
Implanty przeciwwskazania związane z jamą ustną o których musisz wiedzieć
Oprócz ogólnego stanu zdrowia pacjenta, niezwykle istotne są również czynniki lokalne w obrębie jamy ustnej, które mogą stanowić implanty przeciwwskazania. Stan higieny jamy ustnej, obecność chorób przyzębia, nieprawidłowości w budowie kości szczęki lub żuchwy, a także pewne nawyki pacjenta, mogą znacząco wpłynąć na powodzenie zabiegu implantacji. Właściwa ocena tych czynników jest niezbędna do zaplanowania bezpiecznego i skutecznego leczenia.
Niska higiena jamy ustnej jest jednym z najpoważniejszych lokalnych przeciwwskazań do implantacji. Obecność płytki nazębnej i kamienia nazębnego sprzyja rozwojowi bakterii, które mogą prowadzić do stanów zapalnych dziąseł i przyzębia. Wszczepienie implantu w taką jamę ustną znacząco zwiększa ryzyko rozwoju peri-implantitis – zapalenia tkanek otaczających implant, które może prowadzić do jego utraty. Dlatego też, przed zabiegiem implantacji, pacjent musi osiągnąć wysoki poziom higieny jamy ustnej, co często wymaga profesjonalnego instruktażu i zabiegów higienizacyjnych.
Aktywne choroby przyzębia, takie jak paradontoza, stanowią kolejne istotne przeciwwskazanie. Utrata kości i tkanek przyzębia, spowodowana przez paradontozę, może oznaczać niewystarczającą ilość tkanki kostnej do stabilnego umieszczenia implantu. Ponadto, aktywne stany zapalne przyzębia mogą utrudniać gojenie i zwiększać ryzyko powikłań. Leczenie chorób przyzębia musi zostać zakończone, a stan pacjenta ustabilizowany, zanim będzie można rozważyć implantację. W niektórych przypadkach, nawet po wyleczeniu paradontozy, implantacja może być obarczona większym ryzykiem.
Niewystarczająca ilość tkanki kostnej w miejscu planowanego zabiegu, spowodowana na przykład długotrwałym bezzębiem, urazami czy procesami zapalnymi, jest kolejnym ważnym czynnikiem. W takich sytuacjach konieczne może być przeprowadzenie zabiegów regeneracyjnych kości, takich jak sterowana regeneracja tkanki kostnej (GBR) lub podniesienie dna zatoki szczękowej (sinus lift). Jednakże, jeśli ubytek kości jest zbyt duży lub ma niekorzystny kształt, może to stanowić przeciwwskazanie do implantacji.
Niektóre nawyki pacjenta, takie jak palenie papierosów, również stanowią znaczące implanty przeciwwskazania względne. Nikotyna powoduje zwężenie naczyń krwionośnych, co negatywnie wpływa na ukrwienie tkanek i proces gojenia. Palacze mają znacznie wyższe ryzyko powikłań, w tym peri-implantitis i utraty implantu. Zaleca się zaprzestanie palenia na co najmniej kilka tygodni przed zabiegiem i w okresie rekonwalescencji.
Inne czynniki, takie jak nieprawidłowe zgryz, bruksizm (zgrzytanie zębami), choroby błony śluzowej jamy ustnej (np. liszaj płaski, zespół Sjögrena), czy obecność aktywnych ognisk zapalnych w okolicy zębów (np. torbiele, ropnie), również muszą zostać dokładnie ocenione. W każdym z tych przypadków, lekarz stomatolog musi rozważyć potencjalne ryzyko i korzyści, a w razie potrzeby zalecić odpowiednie leczenie lub modyfikację planu terapeutycznego.
Implanty przeciwwskazania związane z lekami o których musisz wiedzieć
Farmakoterapia pacjenta może mieć znaczący wpływ na możliwość przeprowadzenia zabiegu implantacji stomatologicznej. Niektóre leki, ze względu na swoje działanie, mogą wpływać na proces gojenia, krzepnięcie krwi, czy też zwiększać ryzyko powikłań. Zrozumienie tych zależności jest kluczowe, aby uniknąć nieprzewidzianych problemów i zapewnić bezpieczeństwo pacjenta. Dlatego też, szczegółowe omówienie przyjmowanych leków z lekarzem stomatologiem jest absolutnie niezbędne. Poniżej przedstawiamy grupy leków, które mogą stanowić implanty przeciwwskazania.
- Leki wpływające na krzepnięcie krwi: Do tej grupy należą przede wszystkim leki przeciwzakrzepowe (np. warfaryna, acenokumarol, nowe doustne antykoagulanty takie jak rivaroksaban, apiksaban) oraz leki przeciwpłytkowe (np. aspiryna, klopidogrel). Ich przyjmowanie może zwiększać ryzyko krwawienia podczas i po zabiegu chirurgicznym. W wielu przypadkach nie ma bezwzględnego przeciwwskazania, jednak konieczna jest ścisła współpraca z lekarzem prowadzącym (np. kardiologiem, lekarzem rodzinnym) w celu oceny ryzyka i ewentualnego czasowego odstawienia lub modyfikacji dawki leku. Czasami zabieg można wykonać po wdrożeniu profilaktyki przeciwkrzepliwej.
- Kortykosteroidy: Długotrwałe stosowanie kortykosteroidów, zarówno w postaci doustnej, jak i wziewnej czy miejscowej, może osłabiać układ odpornościowy i spowalniać procesy gojenia. W przypadku pacjentów przyjmujących wysokie dawki tych leków, ryzyko infekcji i powikłań pozabiegowych może być zwiększone. Konieczna jest konsultacja z lekarzem przepisującym sterydy w celu oceny możliwości przeprowadzenia zabiegu.
- Bifosfoniany: Leki te, stosowane głównie w leczeniu osteoporozy i przerzutów nowotworowych do kości, mogą w rzadkich przypadkach prowadzić do martwicy kości szczęki lub żuchwy (osteonekrozy związanej z lekami – medication-related osteonecrosis of the jaw, MRONJ), zwłaszcza po zabiegach chirurgicznych. Ryzyko jest wyższe w przypadku dożylnego podawania bifosfonianów i długotrwałej terapii. Pacjenci przyjmujący bifosfoniany powinni być poddani szczegółowej ocenie, a decyzje o implantacji podejmowane bardzo ostrożnie.
- Leki immunosupresyjne: Stosowane u pacjentów po przeszczepach narządów lub z chorobami autoimmunologicznymi, leki te osłabiają układ odpornościowy, co może prowadzić do zwiększonego ryzyka infekcji i utrudnionego gojenia.
- Niektóre leki psychotropowe: Niektóre leki stosowane w psychiatrii mogą powodować suchość w ustach (kserostomię), która zwiększa ryzyko próchnicy i chorób przyzębia, a tym samym pośrednio wpływa na ryzyko powikłań poimplantacyjnych.
- Leki antydepresyjne: Niektóre z nich mogą wpływać na metabolizm kości i zwiększać ryzyko zgrzytania zębami (bruksizmu), co może obciążać implanty.
Ważne jest, aby pacjent poinformował lekarza stomatologa o wszystkich przyjmowanych lekach, suplementach diety i preparatach ziołowych. Nawet leki dostępne bez recepty mogą mieć znaczenie. Tylko pełna informacja pozwala na właściwą ocenę ryzyka i bezpieczne zaplanowanie zabiegu implantacji. W niektórych przypadkach, konieczna może być konsultacja z lekarzem innej specjalności, który przepisuje dany lek, aby ustalić optymalny plan postępowania.
Czy wiek pacjenta jest istotnym czynnikiem dla implantów przeciwwskazania
Często pojawia się pytanie, czy wiek pacjenta stanowi istotne przeciwwskazanie do wszczepienia implantów stomatologicznych. W przeciwieństwie do wielu innych procedur medycznych, wiek sam w sobie nie jest zazwyczaj bezwzględnym przeciwwskazaniem do implantacji. Kluczowe znaczenie ma ogólny stan zdrowia pacjenta, jego zdolność do regeneracji oraz obecność ewentualnych chorób przewlekłych, które mogą towarzyszyć zaawansowanemu wiekowi. Zrozumienie tej kwestii jest ważne dla osób starszych rozważających implanty przeciwwskazania.
W przypadku pacjentów w podeszłym wieku, priorytetem jest ocena ich ogólnego stanu zdrowia. Choroby współistniejące, takie jak choroby sercowo-naczyniowe, cukrzyca, osteoporoza czy choroby układu oddechowego, mogą wpływać na proces gojenia i zwiększać ryzyko powikłań. Jeśli pacjent starszy jest ogólnie zdrowy, prowadzi aktywny tryb życia i nie przyjmuje leków, które mogłyby stanowić przeciwwskazanie, wiek nie powinien być przeszkodą. W praktyce klinicznej obserwuje się coraz więcej pacjentów po siedemdziesiątce, a nawet osiemdziesiątce, którzy z powodzeniem przechodzą zabiegi implantacji.
Warto zaznaczyć, że u osób starszych procesy regeneracyjne mogą być nieco wolniejsze, a układ odpornościowy może być mniej wydolny. Dlatego też, lekarz stomatolog może zalecić nieco dłuższy okres gojenia lub bardziej rygorystyczne przestrzeganie zaleceń pozabiegowych. Ważna jest również ocena gęstości i jakości tkanki kostnej, która z wiekiem może ulegać zmianom. W niektórych przypadkach, osteoporoza może wpływać na stabilność implantu, ale nie jest to regułą i wymaga indywidualnej oceny.
Z drugiej strony, młodzi pacjenci również mogą mieć pewne ograniczenia. U dzieci i młodzieży, których kości wciąż rosną, wszczepienie implantów może być przedwczesne. Implanty wszczepione przed zakończeniem wzrostu kości szczęki i żuchwy mogą nie rozwijać się wraz z resztą struktur twarzy, co może prowadzić do problemów estetycznych i funkcjonalnych w przyszłości. Zazwyczaj zaleca się odczekanie do momentu zakończenia wzrostu, co u dziewcząt następuje około 16-18 roku życia, a u chłopców około 18-20 roku życia. W wyjątkowych sytuacjach, gdy konieczne jest uzupełnienie braku zęba, można rozważyć tymczasowe rozwiązania.
Podsumowując, to nie sam wiek jest kluczowy, ale stan zdrowia ogólnego, obecność chorób przewlekłych i przyjmowane leki. W każdym przypadku, decyzja o kwalifikacji do zabiegu implantacji powinna być podejmowana indywidualnie, po dokładnej analizie stanu zdrowia pacjenta, niezależnie od jego wieku. Wiek pacjenta jest brany pod uwagę w kontekście ogólnej oceny bezpieczeństwa i prognozy leczenia, ale nie stanowi on zazwyczaj wyłącznego powodu do odmowy wykonania zabiegu.
Implanty przeciwwskazania związane ze stylem życia i nawykami
Styl życia i nawyki pacjenta mogą mieć znaczący wpływ na sukces leczenia implantologicznego, a w niektórych przypadkach stanowić istotne implanty przeciwwskazania. Zaniedbania w higienie jamy ustnej, niezdrowa dieta, nadużywanie alkoholu czy substancji psychoaktywnych, a także pewne czynności, mogą negatywnie wpłynąć na proces gojenia, integrację implantu z kością oraz jego długoterminową trwałość. Dlatego też, lekarz stomatolog zawsze bierze pod uwagę te czynniki podczas kwalifikacji do zabiegu.
Palenie papierosów jest jednym z najbardziej znanych czynników ryzyka w implantologii. Nikotyna powoduje skurcz naczyń krwionośnych, co prowadzi do zmniejszonego dopływu tlenu i składników odżywczych do tkanek, w tym do miejsca wszczepienia implantu. Negatywnie wpływa to na proces gojenia i zwiększa ryzyko powikłań, takich jak stany zapalne, infekcje oraz peri-implantitis, prowadząca do utraty implantu. Zaleca się, aby pacjenci, którzy planują implantację, zaprzestali palenia na co najmniej kilka tygodni przed zabiegiem i utrzymali abstynencję w okresie rekonwalescencji oraz przez cały okres użytkowania implantu. W wielu przypadkach, palenie może być traktowane jako względne przeciwwskazanie, które wymaga od pacjenta świadomej decyzji o zmianie nawyków.
Nadużywanie alkoholu również może stanowić problem. Przewlekłe spożywanie alkoholu osłabia układ odpornościowy, zaburza metabolizm i może wpływać na procesy gojenia. W przypadku pacjentów nadużywających alkoholu, ryzyko infekcji i powikłań pozabiegowych jest zwiększone. Alkohol może również wchodzić w interakcje z lekami przyjmowanymi przez pacjenta, co dodatkowo komplikuje sytuację.
Nieodpowiednia dieta, uboga w niezbędne składniki odżywcze, może negatywnie wpływać na ogólną kondycję organizmu i zdolność do regeneracji. Szczególnie ważne są witaminy i minerały wspierające procesy gojenia, takie jak witamina C, D, wapń czy cynk. Pacjenci z niedoborami żywieniowymi mogą być bardziej narażeni na powikłania poimplantacyjne.
Nawet zgrzytanie zębami (bruksizm) może mieć znaczenie. Siły działające na implanty podczas zgrzytania mogą być bardzo duże i prowadzić do przeciążenia implantu, jego obluzowania, a nawet złamania. W przypadku pacjentów zmagających się z bruksizmem, konieczne jest zastosowanie specjalnych rozwiązań, takich jak ochraniacze na zęby wykonane na zamówienie, które chronią implanty przed nadmiernym obciążeniem.
W przypadku osób pracujących w warunkach narażenia na substancje toksyczne, pyły lub wysokie temperatury, również należy rozważyć potencjalne ryzyko. Niektóre czynniki środowiskowe mogą wpływać na proces gojenia i ogólny stan zdrowia jamy ustnej. Kluczowa jest szczera rozmowa z lekarzem stomatologiem na temat swojego stylu życia i nawyków, aby mógł on właściwie ocenić ryzyko i zaproponować najlepsze rozwiązanie terapeutyczne.