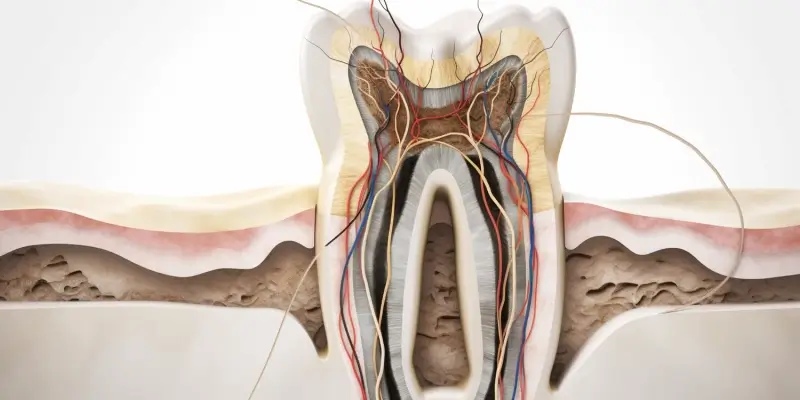
Leczenie kanałowe, znane również jako endodoncja, to procedura ratująca zęby, która pozwala na zachowanie zęba w jamie ustnej nawet w przypadku głębokiego zakażenia miazgi. Jednakże, nie wszystkie zęby można skutecznie uratować. Istnieją pewne krytyczne momenty i stany, w których dalsze leczenie endodontyczne staje się bezzasadne lub wręcz niemożliwe. Zrozumienie tych sytuacji jest kluczowe dla pacjentów, aby mogli podejmować świadome decyzje dotyczące swojego zdrowia jamy ustnej i uniknąć niepotrzebnych zabiegów. Znajomość sygnałów ostrzegawczych pozwala na wczesne rozpoznanie problemu i skierowanie się do specjalisty, który oceni rokowania i zaproponuje najlepsze rozwiązanie.
Głównym celem leczenia kanałowego jest usunięcie zainfekowanej lub martwej miazgi z wnętrza zęba, dezynfekcja systemu kanałów korzeniowych, a następnie ich szczelne wypełnienie. Procedura ta jest zazwyczaj skuteczna, gdy problem dotyczy wyłącznie miazgi i nie rozprzestrzenił się znacząco na tkanki otaczające korzeń zęba. Jednakże, gdy proces zapalny jest bardzo zaawansowany, doszło do znacznych uszkodzeń struktury zęba, lub gdy występują pewne specyficzne komplikacje, szanse na pomyślne leczenie drastycznie maleją. Wczesna diagnoza i konsultacja ze stomatologiem, a w bardziej skomplikowanych przypadkach z endodontą, są nieocenione w ocenie, czy dany ząb nadaje się do leczenia kanałowego, czy też lepszym rozwiązaniem będzie jego ekstrakcja i rozważenie dalszych etapów leczenia protetycznego.
Ważne jest, aby pacjenci nie ignorowali objawów bólowych, obrzęków czy innych niepokojących symptomów. Wczesne zgłoszenie się do gabinetu stomatologicznego może pozwolić na interwencję na etapie, gdy ząb jest jeszcze w pełni wyleczalny. Zaniedbanie może prowadzić do sytuacji, w której nawet najbardziej doświadczony endodonta nie będzie w stanie przywrócić zębowi pełnej funkcjonalności i estetyki, a jedynym wyjściem okaże się usunięcie zęba. Dlatego też, edukacja pacjentów na temat granic skuteczności leczenia kanałowego jest niezwykle istotna dla utrzymania zdrowego i funkcjonalnego uzębienia przez długie lata.
Gdy ból zęba jest chroniczny i nieustępujący
Przewlekły, uporczywy ból zęba, który nie ustępuje pomimo stosowania dostępnych środków przeciwbólowych, jest jednym z najpoważniejszych sygnałów świadczących o tym, że proces zapalny w zębie mógł osiągnąć zaawansowane stadium. Kiedy miazga zęba jest nieodwracalnie uszkodzona i martwa, ból może przybierać różne formy – od tępego pulsowania, przez ostry i przeszywający, aż po uczucie narastającego ciśnienia w zębie i dziąśle. Jeśli taki stan utrzymuje się przez kilka dni, a nawet tygodni, ignorowanie go jest wysoce ryzykowne. W takich sytuacjach zaawansowane zapalenie może dotrzeć do wierzchołka korzenia, powodując powstanie zmian zapalnych w kości, które są znacznie trudniejsze do wyleczenia.
Dodatkowym objawem towarzyszącym przewlekłemu bólowi może być nadwrażliwość zęba na bodźce termiczne, takie jak zimno czy gorąco, nawet po ustąpieniu bodźca. Ząb może również reagować bólem na nacisk, na przykład podczas nagryzania pokarmu. W zaawansowanych przypadkach pacjent może odczuwać charakterystyczne „wysokie ugryzienie” – ząb wydaje się być wyższy niż pozostałe, co jest wynikiem obrzęku tkanek okołowierzchołkowych, który powoduje wysunięcie zęba z jego naturalnego położenia w zębodole. Jeśli ból jest chroniczny i towarzyszą mu te dodatkowe symptomy, prawdopodobieństwo, że leczenie kanałowe będzie skomplikowane lub nieskuteczne, znacząco wzrasta.
Warto również zwrócić uwagę na ewentualne zmiany w kolorze zęba. Martwa miazga może powodować stopniowe ciemnienie zęba, przybierając odcień szary lub brunatny. Choć zmiany koloru nie zawsze oznaczają niemożność leczenia kanałowego, w połączeniu z długotrwałym bólem stanowią poważne wskazanie do natychmiastowej konsultacji stomatologicznej. Nie należy zwlekać z wizytą u dentysty, ponieważ im dłużej proces zapalny trwa, tym większe jest ryzyko rozwoju powikłań, takich jak ropień, czy utraty kości wokół korzenia zęba, co w skrajnych przypadkach może uniemożliwić zachowanie zęba.
Zaawansowane zmiany zapalne w tkankach okołowierzchołkowych
Zaawansowane zmiany zapalne w tkankach okołowierzchołkowych, takie jak przewlekłe zapalenie przyzębia wierzchołkowego lub obecność torbieli czy ziarniniaków, stanowią jedno z głównych przeciwwskazań do przeprowadzenia tradycyjnego leczenia kanałowego. Proces zapalny, który rozpoczął się w miazdze zęba, może przeniknąć przez otwory w wierzchołku korzenia do otaczającej kości, prowadząc do jej stopniowego niszczenia. W miejscach tych mogą tworzyć się zmiany patologiczne, które widoczne są na zdjęciach rentgenowskich jako zaciemnienia o różnym kształcie i rozmiarze.
Wykrycie dużych zmian zapalnych na zdjęciu radiowizjograficznym (RVG) lub pantomograficznym (RTG pantomograficzne) jest sygnałem ostrzegawczym. Jeśli ubytek kostny jest rozległy, obejmuje znaczną część korzenia lub nawet wychodzi poza jego obrys, rokowania dla leczenia endodontycznego stają się bardzo niepewne. W takich sytuacjach tkanki otaczające korzeń mogą być na tyle zniszczone, że nawet idealne wypełnienie kanałów korzeniowych nie zapewni odpowiedniej stabilności i odbudowy kości. Czasem dochodzi do sytuacji, gdzie ząb jest wręcz „rozpuszczony” w kości, co czyni go niemożliwym do utrzymania.
Istnieją jednak metody leczenia endodontycznego, które mogą być zastosowane w takich skomplikowanych przypadkach. Są to zabiegi chirurgii endodontycznej, takie jak resekcja wierzchołka korzenia z jednoczesnym usunięciem zmiany zapalnej i retrogradowym wypełnieniem kanału. Tego typu procedury są jednak bardziej inwazyjne i wymagają specjalistycznej wiedzy oraz sprzętu. Decyzja o ich zastosowaniu podejmowana jest indywidualnie, po dokładnej analizie stanu zęba i otaczających go tkanek, często z wykorzystaniem tomografii komputerowej (CBCT), która pozwala na trójwymiarową ocenę sytuacji. Jeśli jednak nawet te zaawansowane metody nie rokują powodzenia, ekstrakcja zęba staje się jedynym racjonalnym rozwiązaniem.
Znaczne osłabienie struktury korony zęba
Leczenie kanałowe często wiąże się z koniecznością usunięcia znaczącej części korony zęba, aby uzyskać dostęp do systemu kanałów korzeniowych. Jeśli ząb jest już wcześniej mocno osłabiony, na przykład z powodu rozległych próchnicy, licznych wypełnień, pęknięć lub złamań, dalsze leczenie endodontyczne może doprowadzić do jego całkowitego zniszczenia. Korona zęba po leczeniu kanałowym staje się bardziej krucha i podatna na złamania, ponieważ pozbawiona jest ukrwienia i unerwienia, a tym samym witalności. Z tego powodu często zaleca się odbudowę takiego zęba koroną protetyczną lub innym rodzajem wzmocnienia.
Szczególnie niekorzystna sytuacja ma miejsce, gdy ząb posiada już rozległe ubytki próchnicowe, które sięgają poniżej linii dziąseł, lub gdy występują w nim liczne pęknięcia szkliwa i zębiny. W takich przypadkach, podczas preparacji dostępu do kanałów, można łatwo doprowadzić do Weiteren uszkodzenia już osłabionej struktury, co może skutkować złamaniem korony zęba na poziomie korzenia. Jeśli taka sytuacja nastąpi, dalsze leczenie kanałowe jest niemożliwe, a jedynym wyjściem jest usunięcie pozostałości zęba.
Kolejnym istotnym czynnikiem jest obecność tzw. „zębów po leczeniu kanałowym”, które mimo przeprowadzonej endodoncji, z różnych powodów (np. niedostateczne wypełnienie, obecność dodatkowych kanałów, reinfekcja) nadal dają objawy bólowe lub zapalne. Jeśli taki ząb był już wcześniej osłabiony, kolejne próby leczenia, czy to rewizyjne leczenie kanałowe, czy zabiegi chirurgiczne, mogą go jeszcze bardziej osłabić. W skrajnych przypadkach, gdy struktura korony jest minimalna, a ząb nadal sprawia problemy, stomatolog może uznać, że dalsze próby jego ratowania są niecelowe i zalecić ekstrakcję.
W kontekście znaczącego osłabienia struktury korony, warto rozważyć następujące czynniki:
- Obecność rozległych wypełnień lub ich brak, co może świadczyć o znacznym ubytku tkanek zęba.
- Widoczne pęknięcia szkliwa lub zębiny, szczególnie poziome, które mogą sięgać głęboko.
- Ząb, który był już wcześniej leczony kanałowo i obecnie powracają objawy bólowe lub zapalne.
- Ząb, który jest wyraźnie przebarwiony i kruchy.
- Obecność próchnicy sięgającej poniżej linii dziąseł.
Nieleczone pęknięcia korzenia zęba są niepowodzeniem
Pęknięcia korzenia zęba stanowią jedno z najtrudniejszych wyzwań w stomatologii zachowawczej i endodoncji. W zależności od lokalizacji, głębokości i kierunku pęknięcia, leczenie kanałowe może być nieskuteczne lub wręcz niemożliwe. Pęknięcia mogą powstawać w wyniku urazów, silnego zgryzu, długotrwałego zaciskania zębów (bruksizmu), czy też jako powikłanie po leczeniu endodontycznym, szczególnie jeśli ząb został nieprawidłowo przygotowany lub wypełniony.
Jeśli pęknięcie jest pionowe i biegnie od wierzchołka korzenia w górę, często dochodzi do komunikacji między systemem kanałów korzeniowych a tkankami okołowierzchołkowymi. W takich sytuacjach bakterie z jamy ustnej mogą łatwo przedostać się do wnętrza zęba i wywołać stan zapalny, który będzie trudny do opanowania za pomocą tradycyjnego leczenia kanałowego. Nawet jeśli uda się oczyścić i wypełnić kanały, pęknięcie pozostanie otwartą drogą dla infekcji, co prowadzi do nawrotów zapalenia i utraty kości.
Istnieją różne rodzaje pęknięć korzenia, a ich diagnostyka bywa trudna. Często dopiero szczegółowe badania radiologiczne, w tym tomografia komputerowa (CBCT), mogą ujawnić obecność pęknięcia. W niektórych przypadkach, szczególnie gdy pęknięcie jest bardzo cienkie lub znajduje się w miejscu utrudniającym jego uwidocznienie, diagnoza może być postawiona dopiero podczas zabiegu chirurgicznego. Jeśli pęknięcie jest rozległe i obejmuje znaczną część korzenia, rokowania dla zachowania zęba są zazwyczaj bardzo złe, a ekstrakcja staje się jedynym rozwiązaniem.
Nawet jeśli pęknięcie jest niewielkie i znajduje się w obrębie korony lub górnej części korzenia, może stanowić poważny problem. W przypadku pęknięć poziomych, które często występują w wyniku urazów, możliwe jest czasami wykonanie leczenia kanałowego i próba stabilizacji zęba. Jednakże, jeśli pęknięcie jest głębokie i oddziela fragment korzenia, szanse na pomyślne leczenie są niewielkie. W takich sytuacjach, kluczowe jest dokładne badanie i ocena stanu zęba przez doświadczonego endodontę, który będzie w stanie ocenić, czy próba leczenia ma sens, czy też należy rozważyć inne opcje.
W przypadkach podejrzenia pęknięcia korzenia, warto zwrócić uwagę na następujące czynniki, które mogą świadczyć o niepowodzeniu leczenia kanałowego:
- Przewlekły, uporczywy ból zęba, który nasila się przy nagryzaniu.
- Wrażenie „rozchwiania” zęba, nawet jeśli nie jest on widocznie ruchomy.
- Nawracające stany zapalne dziąsła wokół konkretnego zęba, często bez widocznej przyczyny.
- Obecność przetoki ropnej na dziąśle.
- Widoczne na zdjęciu RTG zmiany zapalne wokół wierzchołka korzenia, które nie ustępują po leczeniu kanałowym.
- Podejrzenie pęknięcia korzenia uwidocznione na zdjęciach radiologicznych lub tomograficznych.
Kiedy dalsze leczenie kanałowe nie ma sensu klinicznego
Decyzja o zaprzestaniu dalszych prób leczenia kanałowego jest często trudna, ale konieczna, gdy dalsze postępowanie nie rokuje powodzenia lub gdy ryzyko komplikacji przewyższa potencjalne korzyści. Istnieją sytuacje kliniczne, w których nawet najbardziej zaawansowane techniki endodontyczne mogą okazać się nieskuteczne lub gdy stan zęba jest tak zaawansowany, że jego dalsze ratowanie jest niecelowe z medycznego punktu widzenia. Kluczowe jest tu obiektywne podejście lekarza i pacjenta do rokowania.
Jedną z takich sytuacji jest obecność licznych, dodatkowych i nieprzewidywalnych kanałów korzeniowych, które są niemożliwe do zlokalizowania, oczyszczenia i szczelnego wypełnienia. W anatomii zęba zdarzają się nietypowe układy kanałów, w tym kanały boczne, kanały typu „delta” w wierzchołku korzenia, czy też kanały zakrzywione pod bardzo ostrym kątem, które stanowią wyzwanie nawet dla doświadczonych endodontów. Jeśli po wielokrotnych próbach nie udaje się uzyskać odpowiedniej szczelności systemu kanałów, ryzyko nawrotu infekcji i rozwoju stanu zapalnego jest bardzo wysokie.
Innym przykładem jest sytuacja, gdy ząb był wielokrotnie leczony kanałowo (tzw. zęby po leczeniu kanałowym), a mimo to nadal daje objawy bólowe lub zapalne. Każde kolejne leczenie, zwłaszcza rewizyjne, wiąże się z ryzykiem dalszego osłabienia struktury zęba oraz możliwością wprowadzenia dodatkowych zakażeń. Jeśli po kilku próbach nie udaje się uzyskać trwałej poprawy, dalsze ingerencje mogą być szkodliwe. W takich przypadkach stomatolog może uznać, że lepszym rozwiązaniem będzie ekstrakcja zęba i rozważenie leczenia protetycznego, np. wszczepienia implantu lub wykonania mostu.
Ważnym aspektem jest również ocena ogólnego stanu zdrowia pacjenta oraz jego możliwości finansowych i czasowych. W przypadku pacjentów z poważnymi chorobami ogólnymi, które osłabiają układ odpornościowy, lub gdy dalsze leczenie wymagałoby bardzo skomplikowanych i kosztownych procedur, a rokowania są niepewne, decyzja o zaprzestaniu leczenia kanałowego może być uzasadniona. Priorytetem zawsze powinno być dobro pacjenta i wybór najbardziej optymalnego rozwiązania, nawet jeśli oznacza to rezygnację z próby ratowania zęba.
Z perspektywy klinicznej, dalsze leczenie kanałowe może być uznane za niecelowe, gdy:
- System kanałów korzeniowych jest niemożliwy do pełnego oczyszczenia i wypełnienia ze względu na skomplikowaną anatomię.
- Ząb jest wielokrotnie leczony kanałowo, a mimo to objawy bólowe i zapalne nawracają.
- Stwierdzono obecność pęknięcia korzenia, które uniemożliwia zachowanie zęba.
- Struktura korony zęba jest tak zniszczona, że nie ma możliwości jej trwałej odbudowy.
- Zmiany zapalne w tkankach okołowierzchołkowych są rozległe i nie ustępują po leczeniu endodontycznym.
- Ogólny stan zdrowia pacjenta lub inne czynniki medyczne czynią dalsze leczenie ryzykownym lub nieopłacalnym.
Kiedy należy rozważyć ekstrakcję zęba zamiast leczenia kanałowego
Ekstrakcja zęba jest ostatecznością, ale w pewnych sytuacjach jest to jedyne racjonalne i medycznie uzasadnione rozwiązanie. Kiedy dalsze próby leczenia kanałowego stają się bezzasadne lub gdy szanse na powodzenie są minimalne, usunięcie zęba staje się najlepszą opcją dla zdrowia całego organizmu. Nieleczone ogniska zapalne w jamie ustnej mogą prowadzić do poważnych powikłań ogólnoustrojowych, dlatego czasami lepiej jest usunąć ząb, niż narażać pacjenta na ryzyko dalszych problemów.
Główne wskazania do ekstrakcji zamiast leczenia kanałowego obejmują przypadki, w których ząb jest tak zniszczony, że nie da się go odbudować po leczeniu endodontycznym. Dotyczy to sytuacji, gdy korona zęba jest złamana na poziomie korzenia, gdy występuje głębokie pęknięcie korzenia, lub gdy ząb jest tak zaatakowany próchnicą i chorobami przyzębia, że jego przyzębie jest w stanie agonalnym. W takich przypadkach nawet udane leczenie kanałowe nie zapobiegnie dalszej utracie zęba i problemom z jego funkcją.
Kolejną grupą pacjentów, dla których ekstrakcja może być lepszym rozwiązaniem, są osoby z zaawansowanymi zmianami zapalnymi w tkankach okołowierzchołkowych, które nie reagują na leczenie endodontyczne. Jeśli zmiany te są rozległe, obejmują znaczną część kości wokół korzenia i towarzyszą im przetoki ropne lub torbiele, które nie dają się usunąć innymi metodami, ekstrakcja może być konieczna do usunięcia źródła infekcji.
Warto również pamiętać, że istnieją pewne specyficzne sytuacje, w których leczenie kanałowe może być przeciwwskazane. Należą do nich niektóre choroby ogólnoustrojowe pacjenta, takie jak niekontrolowana cukrzyca, choroby serca, czy obniżona odporność, które mogą zwiększać ryzyko powikłań po zabiegu. W takich przypadkach lekarz może zalecić ekstrakcję jako bezpieczniejszą opcję. Decyzja o ekstrakcji zawsze powinna być podejmowana po dokładnej konsultacji z pacjentem, przedstawieniu mu wszystkich dostępnych opcji leczenia, ich potencjalnych korzyści i ryzyka, a także rokowania na przyszłość.
Podsumowując, ekstrakcję zęba zamiast leczenia kanałowego należy rozważyć w następujących sytuacjach:
- Znaczne zniszczenie korony zęba, uniemożliwiające jego odbudowę.
- Pęknięcie korzenia zęba, które nie nadaje się do leczenia.
- Zaawansowane zmiany zapalne w tkankach okołowierzchołkowych, które nie ustępują po leczeniu kanałowym.
- Obecność rozległych torbieli lub przetok ropnych, które nie dają się usunąć innymi metodami.
- Niekontrolowane choroby ogólnoustrojowe pacjenta, które zwiększają ryzyko powikłań po leczeniu endodontycznym.
- Gdy dalsze leczenie kanałowe jest bardzo skomplikowane, kosztowne i nie rokuje powodzenia.