Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała. Ich powstawanie jest ściśle związane z infekcją wirusową, a dokładniej z wirusami brodawczaka ludzkiego (HPV – Human Papillomavirus). Wirus ten występuje w wielu odmianach, a każda z nich może wywoływać kurzajki o nieco innym wyglądzie i lokalizacji. Zrozumienie mechanizmu powstawania kurzajek jest kluczowe dla ich skutecznego zapobiegania i leczenia.
Wirus HPV przenosi się przez bezpośredni kontakt ze skórą osoby zakażonej lub przez dotknięcie skażonych przedmiotów. Okres inkubacji może być różny – od kilku tygodni do nawet kilku miesięcy. Kiedy wirus wniknie do organizmu, zazwyczaj przez drobne skaleczenia, otarcia czy pęknięcia naskórka, atakuje komórki skóry, powodując ich nadmierne namnażanie i tworzenie charakterystycznych wyrostków.
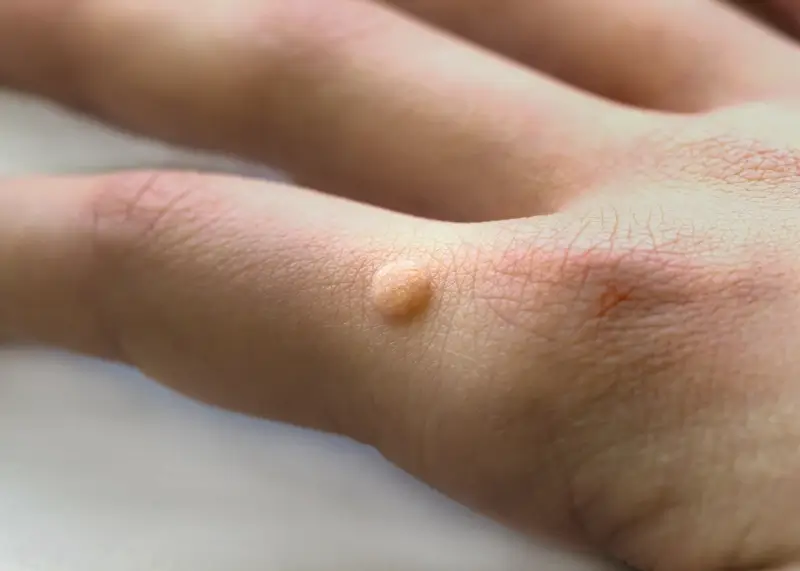
Rozpoznanie kurzajek nie jest zazwyczaj trudne, choć mogą być mylone z innymi zmianami skórnymi. Najczęściej przyjmują postać twardych, szorstkich grudek, czasem z ciemnymi punkcikami w środku, które są naczyniami krwionośnymi. Mogą być pojedyncze lub występować w skupiskach. Lokalizacja jest bardzo zróżnicowana – od dłoni i stóp, przez twarz, po okolice narządów płciowych. W zależności od miejsca występowania i rodzaju HPV, kurzajki mogą przybierać różne formy – od płaskich, gładkich zmian, po te o brodawkowatej, kalafiorowatej powierzchni.
Ważne jest, aby pamiętać, że kurzajki są zaraźliwe. Dlatego też, choć często traktowane jako problem estetyczny, mogą stanowić realne zagrożenie dla zdrowia, szczególnie w miejscach publicznych o podwyższonej wilgotności, takich jak baseny czy szatnie. Wiedza o tym, od czego robią się kurzajki, pozwala na świadome unikanie sytuacji sprzyjających zakażeniu i ochronę siebie oraz innych.
Główne przyczyny powstawania kurzajek u ludzi
Główną i niezaprzeczalną przyczyną powstawania kurzajek jest infekcja wirusowa wywołana przez wirusy brodawczaka ludzkiego (HPV). Ten wszechobecny patogen stanowi podstawowe źródło problemu, a jego obecność na skórze prowadzi do niekontrolowanego rozrostu komórek naskórka. Istnieje ponad sto typów wirusa HPV, z których niektóre są bardziej agresywne i mogą prowadzić do poważniejszych schorzeń, w tym nowotworów. Jednakże większość typów wirusa powoduje zmiany łagodne, czyli właśnie kurzajki.
Wirus HPV przenosi się głównie drogą kontaktową. Oznacza to, że aby doszło do zakażenia, konieczny jest bezpośredni kontakt z osobą zakażoną lub z powierzchnią, na której znajdują się wirusy. Szczególnie narażone są miejsca z uszkodzoną skórą – nawet mikroskopijne skaleczenia, zadrapania czy otarcia stanowią „drzwi wejściowe” dla wirusa. Dlatego też osoby, które często mają kontakt z wodą, na przykład pływacy czy pracownicy basenów, a także osoby z problemami skórnymi, takimi jak egzema czy łuszczyca, są bardziej podatne na zakażenie.
Czynniki sprzyjające rozwojowi kurzajek obejmują również osłabioną odporność organizmu. Kiedy układ immunologiczny jest w dobrej kondycji, jest w stanie skutecznie zwalczać wirusa i zapobiegać jego namnażaniu. Jednakże w stanach obniżonej odporności, na przykład po przebytych chorobach, w okresie rekonwalescencji, u osób starszych, dzieci, a także u osób z chorobami przewlekłymi czy przyjmujących leki immunosupresyjne, wirus HPV ma większe szanse na rozwój i wywołanie zmian skórnych. Stres również może wpływać negatywnie na funkcjonowanie układu odpornościowego, co pośrednio zwiększa ryzyko pojawienia się kurzajek.
Warto również wspomnieć o miejscach, gdzie wirus HPV często się znajduje. Są to przede wszystkim miejsca publiczne o dużej wilgotności i temperaturze, takie jak baseny, sauny, łaźnie, siłownie, przebieralnie czy prysznice. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zakażenia. Również wspólne korzystanie z ręczników, obuwia czy innych przedmiotów osobistych może prowadzić do przeniesienia wirusa. Zrozumienie tych czynników pozwala na podjęcie odpowiednich kroków profilaktycznych i minimalizację ryzyka.
Jak wirus HPV prowadzi do powstawania kurzajek na skórze
Mechanizm powstawania kurzajek jest ściśle związany z biologią wirusa brodawczaka ludzkiego (HPV). Po wniknięciu do organizmu, wirus ten celuje w komórki nabłonka wielowarstwowego płaskiego, które pokrywają skórę i błony śluzowe. Wirus nie jest w stanie samodzielnie się namnażać – potrzebuje do tego komórek gospodarza. Po dostaniu się do komórki, wirus HPV integruje swój materiał genetyczny z materiałem genetycznym komórki, a następnie przejmuje kontrolę nad jej metabolizmem.
Kluczowym etapem w procesie tworzenia kurzajki jest stymulowanie przez wirus nadmiernego podziału komórek nabłonka. Wirus HPV wpływa na cykl komórkowy, zaburzając jego naturalne mechanizmy regulacyjne. Prowadzi to do szybkiego namnażania się komórek, które zaczynają tworzyć charakterystyczne wyrostki, czyli właśnie kurzajki. Powierzchnia tych wyrostków staje się często szorstka i nierówna ze względu na zrogowaciałe komórki.
Wirus HPV może również wpływać na proces dojrzewania komórek. W normalnych warunkach komórki nabłonka stopniowo dojrzewają, rogowacieją i złuszczają się. W przypadku infekcji wirusowej ten proces jest zaburzony. Komórki mogą nie dojrzewać prawidłowo, co przyczynia się do tworzenia nieprawidłowej struktury kurzajki. W niektórych przypadkach, szczególnie w kurzajkach zlokalizowanych na stopach (tzw. kurzajki podeszwowe), nacisk i tarcie powodują wrastanie wyrostków do wnętrza skóry, co może być bolesne.
Warto zaznaczyć, że układ odpornościowy człowieka nie zawsze reaguje natychmiast na obecność wirusa. Okres inkubacji może trwać od kilku tygodni do nawet kilku miesięcy, zanim pojawią się widoczne zmiany skórne. W tym czasie wirus może się już aktywnie namnażać. Odporność organizmu odgrywa kluczową rolę w ograniczaniu rozprzestrzeniania się wirusa i w procesie samoistnego zanikania kurzajek. U wielu osób układ odpornościowy w końcu rozpoznaje wirusa i eliminuje go, co prowadzi do ustąpienia kurzajek bez leczenia. Jednakże u innych osób, wirus może utrzymywać się w organizmie przez dłuższy czas, powodując nawracające infekcje.
Czynniki zwiększające ryzyko zarażenia się kurzajkami
Istnieje szereg czynników, które mogą znacząco zwiększyć ryzyko zarażenia się wirusem HPV, a w konsekwencji rozwinięcia się kurzajek. Świadomość tych czynników jest kluczowa dla profilaktyki i unikania zakażenia. Jednym z najważniejszych czynników jest obniżona odporność organizmu. Kiedy układ immunologiczny jest osłabiony, jego zdolność do zwalczania wirusów jest ograniczona. Osoby zmagające się z chorobami przewlekłymi, przyjmujące leki immunosupresyjne (na przykład po przeszczepach narządów), osoby starsze, dzieci, a także osoby żyjące w chronicznym stresie, są bardziej podatne na infekcje wirusowe, w tym HPV.
Kolejnym istotnym czynnikiem ryzyka jest uszkodzenie skóry. Wirus HPV najczęściej wnika do organizmu przez drobne skaleczenia, otarcia, pęknięcia naskórka czy zadrapania. Dlatego też osoby z problemami skórnymi, takimi jak egzema, łuszczyca, atopowe zapalenie skóry, czy osoby, które często narażają swoją skórę na urazy mechaniczne, są bardziej narażone na zakażenie. Nawet niewielkie uszkodzenie naskórka, które może być niezauważalne, stanowi idealne miejsce dla wirusa do rozpoczęcia infekcji.
Częsty kontakt z wodą i wilgotnym środowiskiem również zwiększa ryzyko. Miejsca takie jak baseny, sauny, łaźnie, wspólne prysznice i szatnie są wylęgarniami wirusa HPV. Wirus może przetrwać na wilgotnych powierzchniach, a chodzenie boso w takich miejscach znacząco zwiększa szansę na kontakt z nim. Osoby pracujące w środowisku wilgotnym lub spędzające dużo czasu w takich miejscach, powinny zachować szczególną ostrożność.
Wspólne korzystanie z przedmiotów osobistych, które mają kontakt ze skórą, może również prowadzić do przeniesienia wirusa. Dotyczy to ręczników, obuwia, skarpetek, narzędzi do pielęgnacji paznokci czy maszynki do golenia. Wymiana wirusów poprzez takie przedmioty jest możliwa, dlatego ważne jest, aby dbać o higienę osobistą i unikać współdzielenia tych rzeczy. Dodatkowo, fakt, że kurzajki są zaraźliwe, oznacza, że dotykanie istniejących kurzajek, a następnie dotykanie innych części ciała lub innych osób, może prowadzić do rozprzestrzeniania się infekcji.
Różne rodzaje kurzajek i ich specyficzne lokalizacje
Kurzajki, choć wszystkie wywoływane są przez wirusa HPV, mogą przybierać różne formy i lokalizować się w różnych miejscach na ciele, w zależności od typu wirusa i predyspozycji danej osoby. Zrozumienie tych różnic jest pomocne w identyfikacji problemu i wyborze odpowiedniej metody leczenia.
* **Brodawki zwykłe (verruca vulgaris)**: Są to najczęściej występujące kurzajki. Zwykle pojawiają się na dłoniach, palcach i kolanach. Mają szorstką, nierówną powierzchnię, często o kształcie kopuły. Mogą być pojedyncze lub występować w grupach. Czasami można zauważyć w nich drobne, czarne punkciki, które są zatkanymi naczyniami krwionośnymi.
* **Brodawki płaskie (verruca plana)**: Charakteryzują się gładką, płaską powierzchnią, często lekko wypukłą. Mają zazwyczaj mniejszy rozmiar niż brodawki zwykłe i mogą być żółtawe, brązowe lub w kolorze skóry. Najczęściej pojawiają się na twarzy, szyi, dłoniach i przedramionach. U dzieci częściej występują na twarzy i nogach.
* **Brodawki stóp (kurzajki podeszwowe, verruca plantaris)**: Te kurzajki rosną do wewnątrz, w głąb skóry, na skutek nacisku podczas chodzenia. Często są bolesne i mogą przypominać odciski. Mają szorstką powierzchnię, a obecność czarnych punktów (naczyń krwionośnych) jest typowa. Mogą występować pojedynczo (tzw. kurzajka mozaikowa) lub w skupiskach.
* **Brodawki nitkowate (verruca filiformis)**: Są to długie, cienkie wyrostki, często przypominające nitki lub włosy. Najczęściej pojawiają się na twarzy, wokół ust, nosa i oczu, a także na szyi. Mogą szybko się rozprzestrzeniać.
* **Brodawki narządów płciowych (kłykciny kończyste, condylomata acuminata)**: Wywoływane są przez specyficzne typy wirusa HPV i dotyczą okolic intymnych. Mogą mieć postać małych, różowych lub cielistych grudek, które mogą tworzyć skupiska przypominające kalafior. Są przenoszone drogą płciową i wymagają specjalistycznego leczenia.
Lokalizacja kurzajek jest często związana z typem wirusa oraz sposobem jego przeniesienia. Na przykład, jeśli ktoś często dotyka kurzajek na dłoniach i następnie pociera twarz, może doprowadzić do pojawienia się kurzajek na twarzy. Podobnie, chodzenie boso na basenie może skutkować pojawieniem się kurzajek na stopach. Warto pamiętać, że kurzajki mogą pojawić się praktycznie wszędzie, a ich wygląd i lokalizacja mogą być zróżnicowane.
W jaki sposób można zapobiegać powstawaniu kurzajek
Zapobieganie powstawaniu kurzajek polega przede wszystkim na minimalizowaniu ryzyka kontaktu z wirusem HPV i wzmacnianiu naturalnej odporności organizmu. Choć nie zawsze jest możliwe całkowite uniknięcie zakażenia, można podjąć szereg działań profilaktycznych, które znacząco zmniejszą szanse na rozwój infekcji.
Podstawową zasadą jest unikanie kontaktu ze skórą osób zakażonych oraz z powierzchniami, na których wirus może się znajdować. W miejscach publicznych o dużej wilgotności, takich jak baseny, sauny, siłownie czy wspólne prysznice, zawsze należy nosić obuwie ochronne. Należy unikać chodzenia boso, zwłaszcza w tych miejscach. Regularne mycie rąk, zwłaszcza po kontakcie z potencjalnie zakażonymi powierzchniami lub po kontakcie z osobą, która ma kurzajki, jest kluczowe.
Szczególną uwagę należy zwrócić na higienę osobistą i unikać współdzielenia przedmiotów, które mają kontakt ze skórą. Dotyczy to ręczników, skarpetek, obuwia, a także narzędzi do pielęgnacji paznokci czy przyborów do golenia. Jeśli ktoś w domu ma kurzajki, należy zachować ostrożność, aby nie doprowadzić do przeniesienia wirusa na inne osoby lub na inne części ciała. Warto stosować osobne ręczniki i dbać o dezynfekcję powierzchni, które mogły mieć kontakt z kurzajką.
Wzmacnianie odporności organizmu jest niezwykle ważne w walce z wirusami. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie chronicznego stresu to fundamenty silnego układu immunologicznego. Organizm z silną odpornością jest w stanie skuteczniej zwalczać wirusa HPV, zanim ten zdąży wywołać widoczne zmiany skórne.
W przypadku drobnych skaleczeń, otarć czy pęknięć na skórze, należy je jak najszybciej oczyścić i zabezpieczyć, na przykład plastrem. Uszkodzona skóra jest bardziej podatna na infekcje wirusowe. Ważne jest również, aby nie drapać i nie dotykać istniejących kurzajek, ponieważ może to prowadzić do ich rozprzestrzeniania się na inne części ciała lub do zarażania innych osób. Zastosowanie środków ochronnych na istniejące kurzajki, które zapobiegają ich kontaktowi z otoczeniem, może być również pomocne w ograniczeniu rozprzestrzeniania się wirusa.
Kiedy warto zgłosić się do lekarza w sprawie kurzajek
Choć wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konsultacja z lekarzem jest absolutnie wskazana. Zrozumienie, kiedy należy zasięgnąć porady medycznej, jest kluczowe dla właściwego rozpoznania, skutecznego leczenia i uniknięcia potencjalnych powikłań.
Przede wszystkim, jeśli masz wątpliwości co do natury zmiany skórnej i nie jesteś pewien, czy jest to kurzajka, powinieneś skonsultować się z lekarzem. Istnieje wiele innych schorzeń skórnych, które mogą przypominać kurzajki, a ich niewłaściwe leczenie może być szkodliwe. Lekarz, poprzez badanie fizykalne, a w razie potrzeby dodatkowe badania, będzie w stanie postawić prawidłową diagnozę.
Szczególnie ważne jest zgłoszenie się do lekarza, jeśli kurzajki pojawiają się w nietypowych miejscach lub mają niepokojący wygląd. Brodawki narządów płciowych (kłykciny kończyste) wymagają specjalistycznego leczenia, ponieważ są one przenoszone drogą płciową i mogą być związane z wyższym ryzykiem rozwoju nowotworów. Podobnie, jeśli kurzajka jest duża, szybko rośnie, krwawi, zmienia kolor, boli lub swędzi, może to być sygnał, że należy ją zbadać.
Osoby z osłabionym układem odpornościowym, na przykład po przeszczepach narządów, osoby zakażone wirusem HIV, lub osoby przyjmujące leki immunosupresyjne, powinny zawsze skonsultować się z lekarzem przed podjęciem jakichkolwiek prób leczenia kurzajek. U tych pacjentów kurzajki mogą być bardziej agresywne, trudniejsze do leczenia i mogą stanowić większe ryzyko powikłań.
Jeśli domowe metody leczenia okazują się nieskuteczne, a kurzajki nie ustępują po kilku tygodniach lub miesiącach, warto zasięgnąć porady lekarza. Istnieją bardziej zaawansowane metody leczenia, takie jak krioterapia, elektrokoagulacja, laseroterapia czy miejscowe podawanie leków, które mogą być konieczne w trudnych przypadkach. Lekarz dobierze najodpowiedniejszą metodę leczenia, biorąc pod uwagę rodzaj kurzajki, jej lokalizację oraz indywidualne potrzeby pacjenta.
Ważne jest również, aby skonsultować się z lekarzem, jeśli kurzajki nawracają pomimo leczenia. Nawracające kurzajki mogą świadczyć o tym, że wirus HPV jest nadal obecny w organizmie, lub że występuje czynnik sprzyjający jego rozwojowi. Lekarz może zlecić dodatkowe badania, aby zidentyfikować przyczynę nawrotów i zaproponować odpowiednią strategię leczenia.