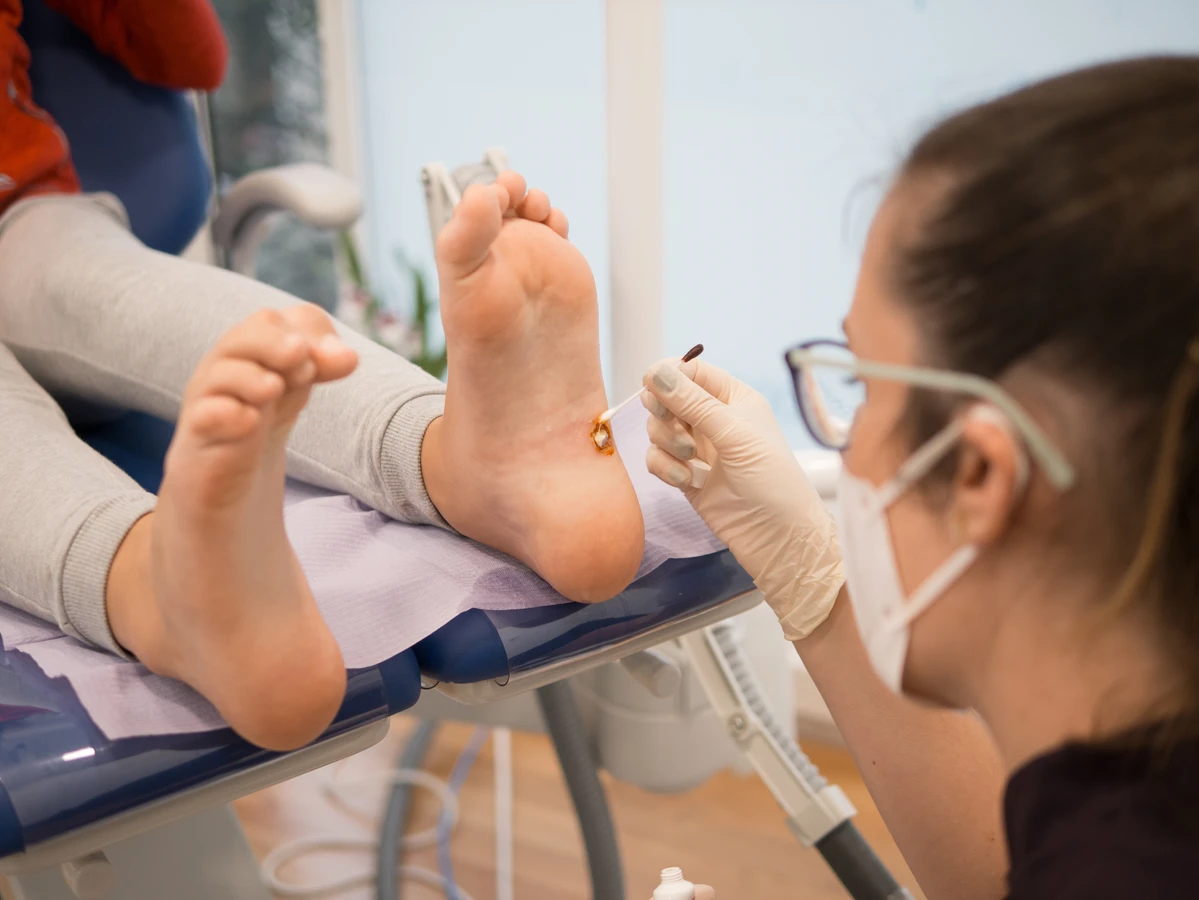
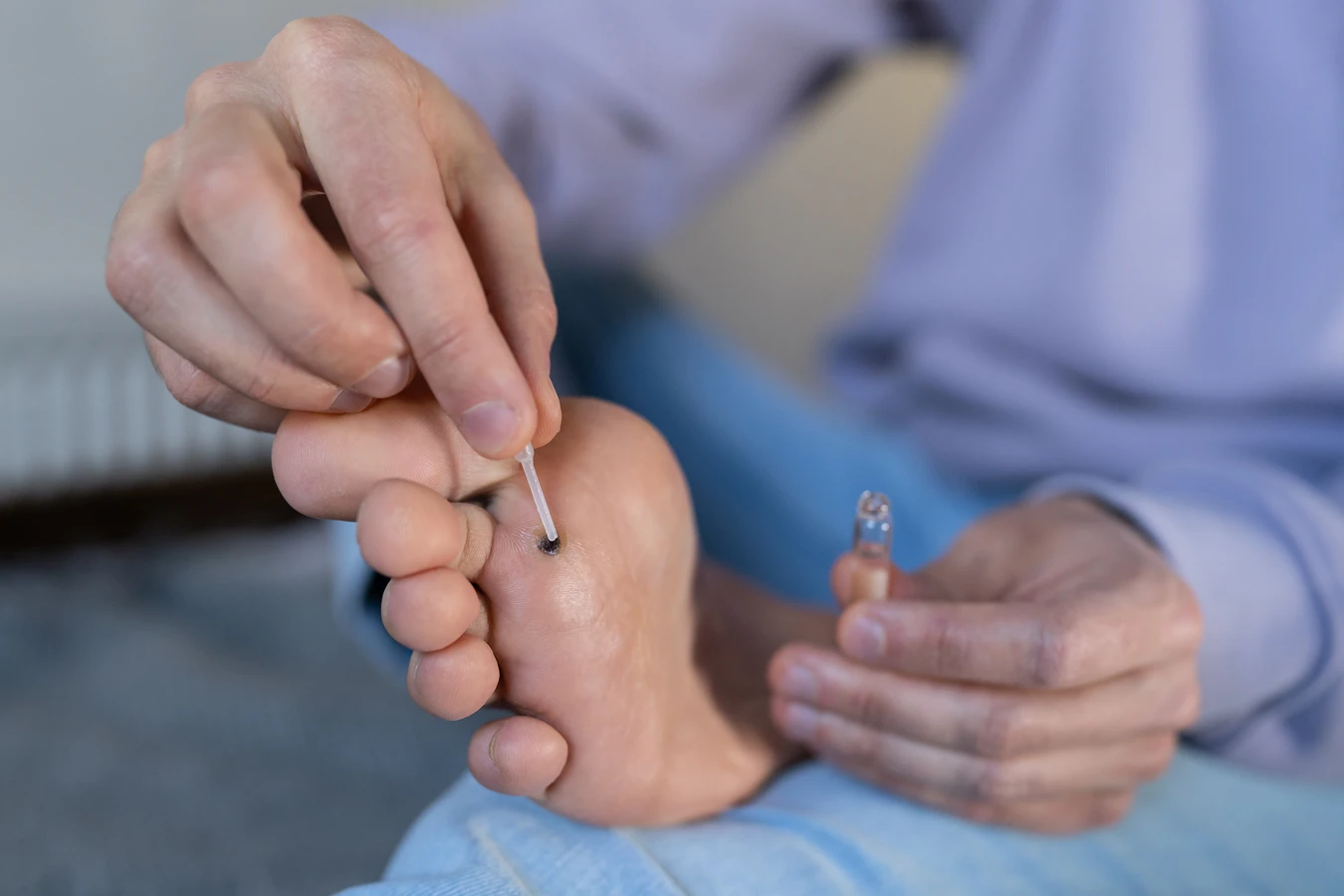
Kurzajki, znane również jako brodawki, to powszechny problem dermatologiczny, który może dotknąć każdego, niezależnie od wieku. Choć zazwyczaj niegroźne, bywają uciążliwe, estetycznie problematyczne, a w niektórych przypadkach mogą wywoływać dyskomfort. Zrozumienie przyczyn ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. W niniejszym artykule szczegółowo przyjrzymy się genezie kurzajek, czynnikom ryzyka oraz metodom ich eliminacji, dostarczając kompleksowej wiedzy o tym, jak radzić sobie z tym niechcianym intruzem na skórze.
Podstawową przyczyną powstawania kurzajek jest infekcja wirusowa, a konkretnie zakażenie wirusami brodawczaka ludzkiego (HPV – Human Papillomavirus). Wirusy te występują w licznych odmianach, a każda z nich ma tendencję do atakowania określonych obszarów ciała, prowadząc do powstawania różnego typu brodawek. Wirus HPV jest niezwykle powszechny i istnieje ponad sto jego typów. Niektóre z nich odpowiadają za łagodne zmiany skórne, podczas gdy inne, choć rzadziej, mogą być związane z rozwojem nowotworów, szczególnie w okolicy narządów płciowych. W kontekście klasycznych kurzajek, mamy do czynienia przede wszystkim z typami wirusa, które preferują naskórek.
Wirus HPV przenosi się przez bezpośredni kontakt ze skórą zainfekowanej osoby lub przez kontakt z przedmiotami, na których znajdują się wirusy. Skóra uszkodzona, nawet niewielkimi otarciami czy zadrapaniami, staje się bardziej podatna na wnikanie wirusa. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznych zmian, może być różny – od kilku tygodni do nawet kilku miesięcy. To oznacza, że osoba może być nosicielem wirusa, nie zdając sobie z tego sprawy, i nieświadomie przenosić go na inne osoby lub inne części własnego ciała.
Główne przyczyny pojawiania się kurzajek na skórze
Głównym sprawcą kurzajek jest, jak wspomniano, wirus brodawczaka ludzkiego (HPV). Wirus ten posiada specyficzną zdolność do infekowania komórek naskórka, prowadząc do ich niekontrolowanego wzrostu i tworzenia charakterystycznych, często szorstkich i nierównych zmian. Wirus nie jest groźny dla zdrowia ogólnego, jednak jego obecność na skórze może być uciążliwa i powodować dyskomfort. Istnieje wiele typów wirusa HPV, a każdy z nich ma swoje preferencje co do lokalizacji. Na przykład, typy wirusa często odpowiedzialne za kurzajki na dłoniach i stopach rzadko kiedy wywołują zmiany na błonach śluzowych, i vice versa.
Droga zakażenia wirusem HPV jest zazwyczaj bardzo prosta i odbywa się przez kontakt bezpośredni. Dotyczy to zarówno kontaktu skóra do skóry z osobą zakażoną, jak i kontaktu z zanieczyszczonymi powierzchniami. Miejsca publiczne, takie jak baseny, siłownie, przebieralnie, czy wspólne łazienki, stanowią potencjalne źródła wirusa, ponieważ wilgotne i ciepłe środowisko sprzyja jego przetrwaniu. Nawet dotknięcie klamki czy poręczy, na której znajduje się wirus, może prowadzić do zakażenia, jeśli na skórze obecne są mikrouszkodzenia.
Warto podkreślić, że nie każda ekspozycja na wirusa HPV musi zakończyć się pojawieniem się kurzajki. Nasz układ odpornościowy często jest w stanie skutecznie zwalczyć wirusa, zanim zdąży on wywołać widoczne zmiany. Czynniki osłabiające odporność, takie jak stres, choroby, niedobory żywieniowe, czy przyjmowanie niektórych leków, mogą sprawić, że organizm będzie mniej skuteczny w walce z infekcją, co zwiększa ryzyko rozwoju kurzajek. Dodatkowo, nawracające mikrourazy skóry, na przykład podczas golenia czy noszenia niewygodnego obuwia, tworzą idealne wrota dla wirusa.
Czynniki sprzyjające rozwojowi kurzajek na ciele
Kolejnym istotnym czynnikiem jest kondycja skóry. Nawet niewielkie uszkodzenia naskórka, takie jak skaleczenia, otarcia, pęknięcia czy przesuszenie, stanowią dla wirusa HPV idealne „wrota wejścia”. Dlatego też osoby, których skóra jest często narażona na urazy, na przykład poprzez pracę fizyczną, uprawianie sportów kontaktowych, czy nawet noszenie niewłaściwego obuwia, są bardziej podatne na infekcję. Wilgotne środowisko również sprzyja zarówno przetrwaniu wirusa na powierzchniach, jak i jego wnikaniu w skórę. Stąd częstsze występowanie kurzajek na stopach (zwłaszcza w miejscach potliwych) czy dłoniach, które często mają kontakt z wodą.
Wiek również odgrywa pewną rolę. Dzieci i młodzież, których układ odpornościowy nie jest jeszcze w pełni rozwinięty, są często bardziej podatne na zakażenia wirusem HPV i rozwój kurzajek. Z drugiej strony, osoby starsze, u których odporność może być osłabiona przez naturalne procesy starzenia się organizmu, również mogą być bardziej narażone. Warto również wspomnieć o czynniku genetycznym, choć jest on mniej udokumentowany, niektórzy badacze sugerują, że pewne predyspozycje do podatności na infekcje wirusowe mogą być dziedziczone. Ważne jest, aby pamiętać, że kurzajki mogą samoistnie ustępować, gdy układ odpornościowy odzyska pełną sprawność, jednak proces ten może trwać miesiącami, a nawet latami.
Różne rodzaje kurzajek i ich specyficzne przyczyny
Kurzajki, choć wszystkie wywoływane są przez wirus HPV, przybierają różne formy w zależności od typu wirusa, jego lokalizacji na ciele oraz indywidualnej reakcji organizmu. Zrozumienie tych różnic pozwala na lepsze rozpoznanie problemu i wybór odpowiedniej metody leczenia. Najczęściej spotykane są brodawki zwykłe, które pojawiają się zazwyczaj na dłoniach i palcach. Mają one charakterystyczną, szorstką i twardą powierzchnię, często z widocznymi czarnymi punktami, które są w rzeczywistości małymi naczyniami krwionośnymi. Ich powstawanie jest zwykle związane z kontaktami manualnymi.
Brodawki podeszwowe, zwane potocznie kurzajkami na stopach, lokalizują się na podeszwach stóp i piętach. Ze względu na nacisk podczas chodzenia, często wrastają w głąb skóry, co może powodować ból podczas stania i chodzenia. Mogą występować pojedynczo lub w skupiskach, tworząc tzw. mozaikę. Ich rozwój jest często związany z chodzeniem boso w miejscach publicznych, takich jak baseny czy siłownie, gdzie wirus HPV może łatwo przetrwać w wilgotnym środowisku.
Innym rodzajem są brodawki płaskie, które częściej występują u dzieci i młodzieży, zazwyczaj na twarzy, szyi, rękach i nogach. Mają one płaski kształt, delikatnie wyniesione ponad powierzchnię skóry, i mogą być jasnożółte, brązowe lub w kolorze skóry. Często pojawiają się w linii, co jest wynikiem samoistnego zakażania się poprzez drapanie. Brodawki nitkowate, które najczęściej pojawiają się na twarzy, wokół ust, nosa i oczu, mają wydłużony, cienki kształt i są koloru skóry lub lekko zaróżowione. Ich pojawienie się jest zazwyczaj związane z konkretnymi typami wirusa HPV.
Wreszcie, brodawki narządów płciowych, czyli kłykciny kończyste, są przenoszone drogą płciową i wymagają odrębnego podejścia diagnostycznego i terapeutycznego. Choć wywoływane są przez wirus HPV, ich specyfika i potencjalne powikłania sprawiają, że są traktowane jako odrębna kategoria zmian. Należy pamiętać, że wirus HPV jest bardzo zróżnicowany, a jego poszczególne typy mają tendencję do infekowania różnych obszarów ciała i wywoływania specyficznych zmian. Dlatego też lokalizacja i wygląd kurzajki mogą dostarczyć wskazówek co do sposobu zakażenia i potencjalnych czynników ryzyka.
Sposoby zapobiegania kurzajkom i unikanie ich ponownego pojawienia
Skuteczna profilaktyka kurzajek opiera się na minimalizowaniu ryzyka kontaktu z wirusem HPV oraz wzmacnianiu naturalnej bariery ochronnej skóry. Jednym z najważniejszych kroków jest dbanie o higienę osobistą, zwłaszcza w miejscach publicznych. Należy unikać chodzenia boso w miejscach takich jak baseny, sauny, siłownie czy wspólne prysznice. Zawsze warto zabierać ze sobą klapki lub specjalne obuwie ochronne. Po skorzystaniu z takich miejsc należy dokładnie umyć i osuszyć stopy, aby zapobiec rozwojowi grzybicy i innych infekcji, które mogą osłabiać skórę.
Kolejnym ważnym elementem profilaktyki jest unikanie bezpośredniego kontaktu z osobami, które mają aktywne zmiany skórne w postaci kurzajek. Nie należy dzielić się ręcznikami, golarkami ani innymi przedmiotami osobistego użytku. Jeśli ktoś z domowników cierpi na kurzajki, należy zachować szczególną ostrożność, aby wirus nie przeniósł się na inne osoby lub na inne części ciała. Ważne jest również, aby nie drapać i nie drapać istniejących kurzajek, ponieważ może to prowadzić do ich rozprzestrzeniania się na inne obszary skóry.
Wzmacnianie ogólnej odporności organizmu jest kluczowe w walce z wirusami, w tym HPV. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu to podstawowe filary silnego układu immunologicznego. Szczególnie ważne są witaminy A, C, E oraz cynk, które odgrywają rolę w prawidłowym funkcjonowaniu skóry i odporności. Dbając o skórę, należy unikać jej nadmiernego wysuszenia i stosować nawilżające kremy, szczególnie po kontakcie z wodą lub środkami chemicznymi. W przypadku drobnych skaleczeń czy otarć, należy je szybko oczyścić i zabezpieczyć, aby wirus nie miał szansy wniknąć w głąb naskórka.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Choć większość kurzajek ma charakter łagodny i można je próbować leczyć domowymi sposobami, istnieją sytuacje, w których konieczna jest konsultacja lekarska. Przede wszystkim, jeśli kurzajka jest bardzo bolesna, szybko rośnie, zmienia kolor, krwawi lub wykazuje inne niepokojące zmiany, należy niezwłocznie udać się do lekarza dermatologa. Takie objawy mogą sugerować inne schorzenia skórne, które wymagają specjalistycznej diagnozy i leczenia, a nie tylko terapii na kurzajki. Samodiagnoza może być myląca i prowadzić do opóźnienia właściwego leczenia.
Szczególną ostrożność powinny zachować osoby z obniżoną odpornością, na przykład pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV, czy chorujące na cukrzycę. W ich przypadku infekcje wirusowe mogą mieć cięższy przebieg, a leczenie wymaga specjalistycznego nadzoru. Jeśli kurzajki pojawiają się w dużej liczbie, szybko się rozprzestrzeniają, lub są zlokalizowane w miejscach wrażliwych, takich jak okolice narządów płciowych czy twarz, również warto skonsultować się z lekarzem. W przypadku brodawek narządów płciowych, wizyta u lekarza jest absolutnie konieczna, ponieważ mogą one wskazywać na potrzebę leczenia chorób przenoszonych drogą płciową i wiązać się z ryzykiem rozwoju nowotworów.
Dzieci, u których układ odpornościowy jest jeszcze w fazie rozwoju, również mogą wymagać interwencji lekarza, zwłaszcza jeśli kurzajki są dla nich uciążliwe, powodują ból lub dyskomfort, a domowe metody leczenia okazują się nieskuteczne. Lekarz będzie w stanie dobrać najodpowiedniejszą metodę leczenia, która będzie bezpieczna i skuteczna dla dziecka. Warto również zgłosić się do lekarza, jeśli po kilku tygodniach lub miesiącach stosowania domowych metod leczenia kurzajki nie ustępują lub wręcz nasilają się. Specjalista może zaproponować inne, bardziej zaawansowane metody, takie jak krioterapię, elektrokoagulację, laserowe usuwanie brodawek, czy leczenie farmakologiczne.
Profesjonalne metody leczenia kurzajek dostępne w gabinecie
Gdy domowe sposoby na kurzajki okazują się nieskuteczne lub gdy zmiany są uciążliwe i rozległe, warto rozważyć profesjonalne metody leczenia dostępne w gabinetach dermatologicznych. Lekarz, po dokładnej diagnozie, może zaproponować jedną lub kilka z poniższych metod, które są zazwyczaj bardziej skuteczne i szybsze niż terapie dostępne bez recepty. Jedną z najczęściej stosowanych i bardzo efektywnych metod jest krioterapia, czyli wymrażanie kurzajek za pomocą ciekłego azotu. Niska temperatura powoduje zniszczenie zainfekowanych komórek, a po kilku dniach tworzy się pęcherz, który następnie odpada wraz z brodawką.
Kolejną skuteczną metodą jest elektrokoagulacja, która polega na usuwaniu kurzajki za pomocą prądu elektrycznego o wysokiej częstotliwości. Metoda ta jest precyzyjna i pozwala na szybkie usunięcie zmiany, jednocześnie zamykając naczynia krwionośne, co minimalizuje ryzyko krwawienia i zakażenia. Laserowe usuwanie brodawek to nowoczesna technika, która wykorzystuje wiązkę lasera do odparowania tkanki kurzajki. Jest to metoda precyzyjna, zazwyczaj bezbolesna (choć stosuje się znieczulenie miejscowe) i charakteryzująca się szybkim okresem rekonwalescencji. Często wybierana jest w przypadku trudnych do usunięcia lub rozległych zmian.
Lekarz może również zastosować metody farmakologiczne, takie jak aplikacja silnych środków keratolitycznych (np. z kwasem salicylowym czy mocznikiem w wyższym stężeniu), które zmiękczają i złuszczają naskórek kurzajki. Czasami stosuje się również terapie immunologiczne, które mają na celu pobudzenie układu odpornościowego do walki z wirusem HPV. W niektórych przypadkach, szczególnie przy brodawkach płaskich lub trudnych do leczenia odmianach, lekarz może zdecydować o chirurgicznym wycięciu zmiany. Wybór metody zależy od wielu czynników, w tym od rodzaju, lokalizacji i wielkości kurzajki, a także od indywidualnych cech pacjenta.
Domowe sposoby leczenia kurzajek i ich skuteczność
Wiele osób decyduje się na leczenie kurzajek za pomocą domowych sposobów, które są łatwo dostępne i zazwyczaj tańsze niż wizyta u specjalisty. Skuteczność tych metod bywa różna i zależy od wielu czynników, w tym od wielkości i lokalizacji kurzajki, a także od indywidualnej reakcji organizmu. Jednym z najpopularniejszych domowych sposobów jest stosowanie preparatów zawierających kwas salicylowy. Kwas salicylowy działa keratolitycznie, co oznacza, że zmiękcza i złuszcza martwy naskórek, stopniowo usuwając warstwy kurzajki. Preparaty te dostępne są w formie plastrów, płynów czy maści.
Popularnym, choć mniej naukowo potwierdzonym sposobem, jest oklejanie kurzajki plastrem z plastrem zawierającym kwas salicylowy przez dłuższy czas, często po wcześniejszym zmiękczeniu skóry w ciepłej wodzie. Inne domowe metody obejmują stosowanie octu jabłkowego. Uważa się, że jego kwasowość może pomóc w zniszczeniu tkanki kurzajki. Ocet aplikuje się na zmienione miejsce zazwyczaj za pomocą wacika, często na noc, zabezpieczając opatrunkiem. Należy jednak pamiętać, że ocet może podrażniać zdrową skórę wokół kurzajki, dlatego wymaga ostrożności.
Niektórzy polegają również na metodach alternatywnych, takich jak przykładanie do kurzajki czosnku, cebuli, czy nawet taśmy klejącej. Chociaż nie ma jednoznacznych dowodów naukowych potwierdzających skuteczność tych metod w zwalczaniu wirusa HPV, niektórzy pacjenci zgłaszają pozytywne rezultaty. Ważne jest, aby pamiętać, że domowe sposoby mogą wymagać cierpliwości i systematyczności, a ich efekty mogą pojawić się po kilku tygodniach lub nawet miesiącach stosowania. W przypadku braku poprawy, nasilenia objawów, lub pojawienia się zmian w miejscach wrażliwych, zawsze należy skonsultować się z lekarzem.
„`