Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez infekcję wirusową. Ich pojawienie się może być źródłem dyskomfortu, bólu, a także wpływać na samoocenę. Zrozumienie przyczyn ich powstawania jest kluczowe dla skutecznego zapobiegania i leczenia. Wirusy brodawczaka ludzkiego (HPV) są głównymi sprawcami tych zmian, a ich przenoszenie odbywa się poprzez bezpośredni kontakt lub pośrednio, na przykład przez skażone przedmioty.
Wirus HPV jest niezwykle rozpowszechniony i istnieje wiele jego typów, z których część odpowiada za powstawanie kurzajek na różnych częściach ciała. Wirus ten preferuje wilgotne i ciepłe środowiska, dlatego miejscami szczególnie narażonymi na infekcję są baseny, sauny, siłownie czy szatnie. Nawet drobne skaleczenia, otarcia naskórka czy maceracja skóry (np. spowodowana długotrwałym kontaktem z wodą) mogą stanowić bramę dla wirusa do wniknięcia w głąb skóry. Co istotne, układ odpornościowy każdego człowieka reaguje inaczej na kontakt z wirusem. U niektórych osób infekcja przebiega bezobjawowo, a wirus jest eliminowany przez organizm samoistnie. U innych dochodzi do rozwoju widocznych zmian skórnych.
Warto podkreślić, że kurzajki nie są jedynie problemem estetycznym. Niektóre typy wirusa HPV mogą być związane z rozwojem nowotworów, choć te odpowiedzialne za powstawanie zwykłych brodawek zazwyczaj mają niskie ryzyko onkologiczne. Mimo to, ich obecność może prowadzić do wtórnych infekcji bakteryjnych, jeśli dojdzie do uszkodzenia brodawki. Ponadto, mogą być bolesne, zwłaszcza te zlokalizowane na stopach (brodawki podeszwowe), które pod wpływem nacisku podczas chodzenia mogą powodować znaczny dyskomfort.
Świadomość czynników ryzyka i dbałość o higienę osobistą stanowią podstawę profilaktyki. Unikanie bezpośredniego kontaktu ze skórą osób z widocznymi kurzajkami, noszenie obuwia ochronnego w miejscach publicznych o podwyższonym ryzyku infekcji oraz dbanie o prawidłową kondycję skóry to proste, lecz skuteczne kroki, które mogą zminimalizować szansę na zakażenie. W przypadku pojawienia się niepokojących zmian skórnych, zawsze warto skonsultować się z lekarzem dermatologiem, który postawi właściwą diagnozę i zaproponuje odpowiednie metody leczenia.
Co powoduje kurzajki i jak wyglądają na skórze
Główną przyczyną powstawania kurzajek jest infekcja wirusowa wywołana przez wirusy brodawczaka ludzkiego, powszechnie znane jako HPV. Istnieje ponad sto typów tego wirusa, a każdy z nich ma tendencję do atakowania określonych obszarów skóry i błon śluzowych. Wirusy te są bardzo odporne i potrafią przetrwać w środowisku przez długi czas, czekając na sprzyjające warunki do infekcji. Kluczowym czynnikiem umożliwiającym wirusowi wniknięcie do organizmu jest uszkodzenie bariery ochronnej skóry, czyli naskórka. Mogą to być mikroskopijne ranki, zadrapania, pęknięcia skóry, a nawet nadmierna wilgotność, która osłabia jej strukturę.
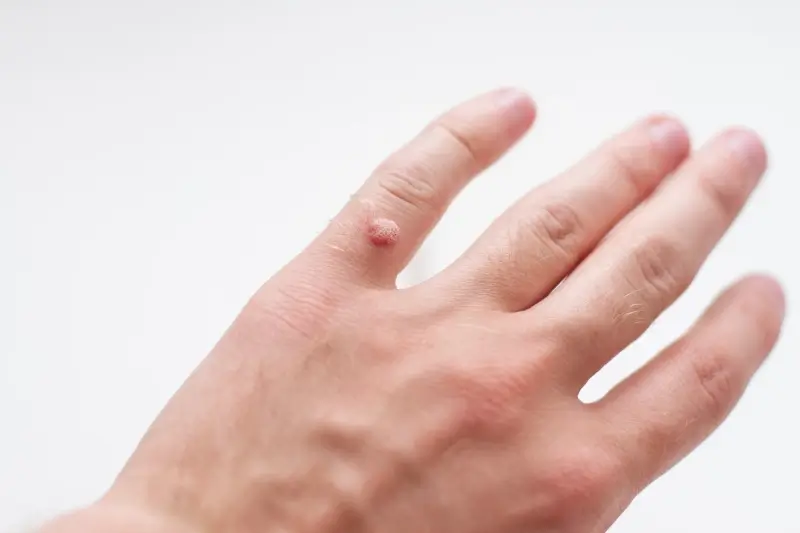
Wygląd kurzajek może się znacznie różnić w zależności od lokalizacji na ciele i typu wirusa HPV, który je wywołał. Najczęściej spotykane są kurzajki pospolite, które charakteryzują się szorstką, grudkowatą powierzchnią i nieregularnym kształtem. Mogą przybierać kolor skóry, białawy, różowy, a nawet szarobrązowy. Zwykle są twarde w dotyku i mogą pojawiać się pojedynczo lub w skupiskach, tworząc tzw. grupy kurzajek. Ich wielkość jest zmienna, od kilku milimetrów do nawet centymetra średnicy.
Innym rodzajem są kurzajki płaskie, które, jak sama nazwa wskazuje, są gładkie i lekko wyniesione ponad powierzchnię skóry. Często pojawiają się na twarzy, dłoniach i kolanach, zwłaszcza u dzieci. Mogą być bladożółte, brązowe lub w kolorze skóry. Brodawki filiformne, czyli nitkowate, mają wydłużony, cienki kształt i zazwyczaj rozwijają się na szyi, powiekach lub w okolicach nosa i ust. Są często spotykane u osób starszych.
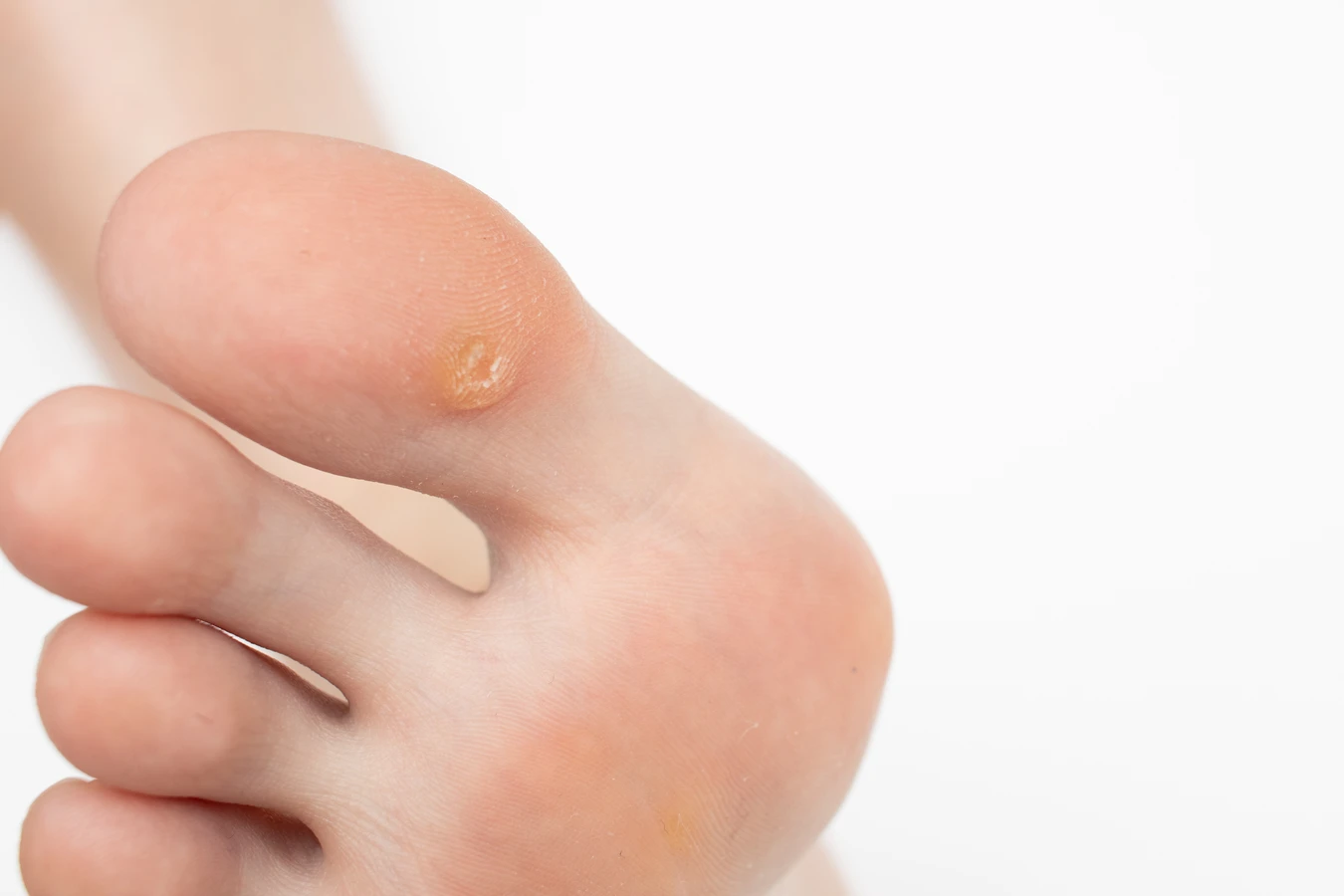
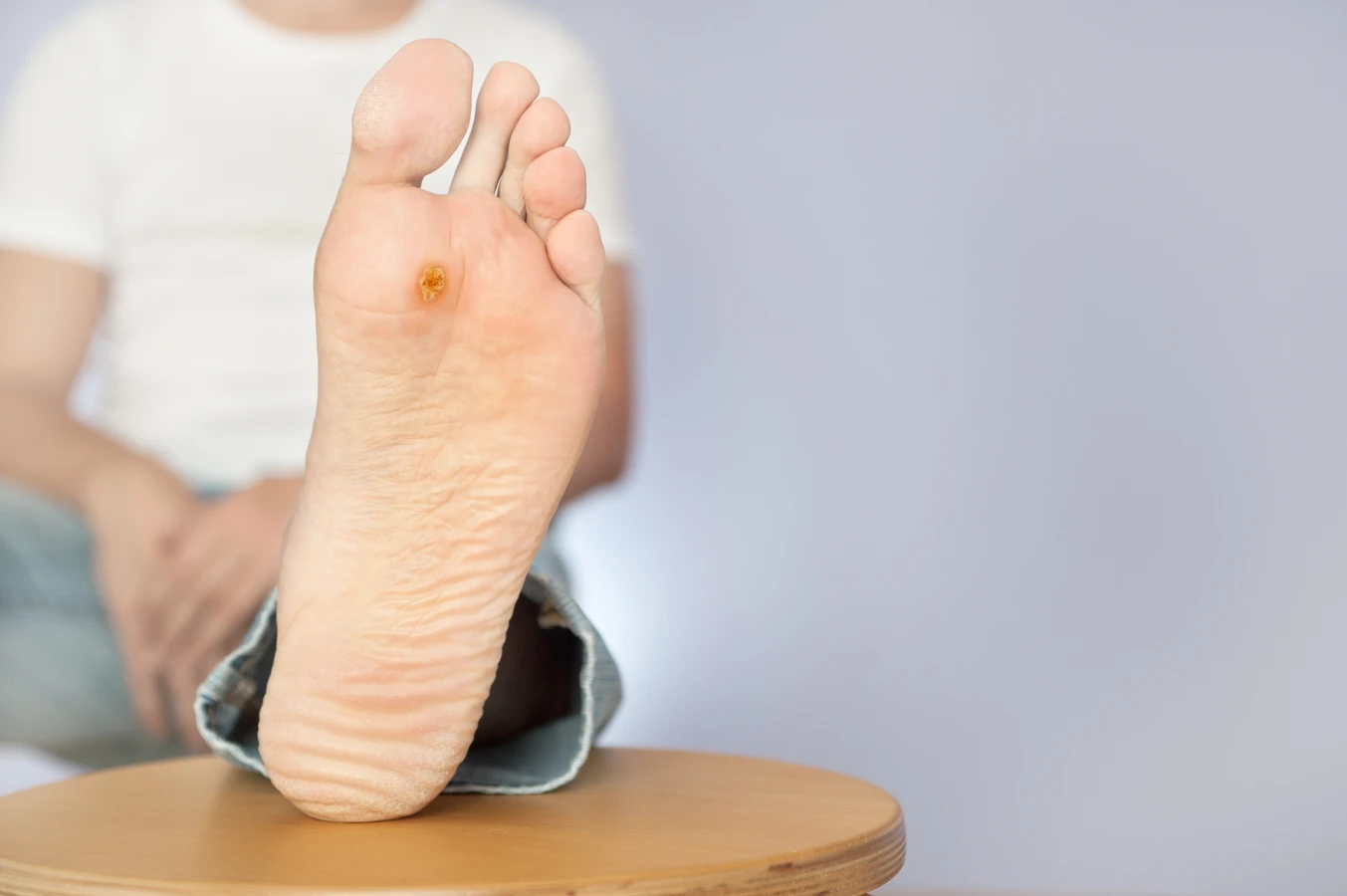
Szczególną uwagę zwracają kurzajki podeszwowe, które rozwijają się na podeszwach stóp. Ze względu na nacisk ciała podczas chodzenia, często są one wciśnięte w głąb skóry, co może powodować ból i dyskomfort. Ich powierzchnia jest zazwyczaj szorstka, a obecność drobnych czarnych punkcików, które są przekrwionymi naczynkami krwionośnymi, jest charakterystycznym objawem. Należy pamiętać, że samodzielne diagnozowanie zmian skórnych może być mylące. W przypadku wątpliwości co do charakteru zmiany, zawsze warto skonsultować się z lekarzem dermatologiem, który może odróżnić kurzajki od innych, potencjalnie groźniejszych schorzeń skóry.
W jaki sposób wirus HPV prowadzi do powstania kurzajek
Wirus HPV ma zdolność do wywoływania nadmiernej proliferacji keratynocytów, czyli komórek budujących naskórek. W normalnych warunkach komórki te dojrzewają i złuszczają się w sposób uporządkowany. Pod wpływem infekcji HPV proces ten ulega zaburzeniu. Komórki zaczynają się mnożyć w przyspieszonym tempie, tworząc zgrubienie i nadając kurzajce charakterystyczną, szorstką powierzchnię. Wirus wpływa również na produkcję keratyny, białka strukturalnego naskórka, co dodatkowo potęguje tworzenie się twardej, przerośniętej tkanki.
Ważnym aspektem jest fakt, że układ odpornościowy nie zawsze jest w stanie skutecznie zwalczyć wirusa HPV. Dzieje się tak z kilku powodów. Po pierwsze, wirus HPV jest „sprytny” – infekuje komórki naskórka, które są stosunkowo słabo ukrwione i odżywione, co utrudnia układowi odpornościowemu wykrycie go. Po drugie, niektóre typy wirusa potrafią unikać odpowiedzi immunologicznej, maskując swoją obecność. Dodatkowo, ogólny stan zdrowia, wiek oraz poziom odporności organizmu mają znaczący wpływ na zdolność do zwalczania infekcji. Osoby z osłabionym układem odpornościowym, na przykład po przeszczepach narządów, osoby zakażone wirusem HIV lub cierpiące na choroby autoimmunologiczne, są bardziej podatne na rozwój rozległych i trudnych do leczenia kurzajek.
Po pojawieniu się kurzajki, wirus może się dalej rozprzestrzeniać. Uszkodzenie powierzchni brodawki, na przykład podczas drapania, może uwolnić wirusy, które następnie mogą zainfekować sąsiednie obszary skóry, prowadząc do powstawania nowych zmian. Zjawisko to nazywane jest auto-inokulacją. Dlatego tak ważne jest, aby unikać rozdrapywania kurzajek i natychmiast reagować na pojawienie się nowych zmian, konsultując się ze specjalistą.
Gdzie najczęściej pojawiają się kurzajki i jak chronić skórę
Kurzajki mogą pojawić się praktycznie na każdej części ciała, jednak istnieją miejsca, które są szczególnie narażone na infekcję wirusem HPV. Najczęściej obserwuje się je na dłoniach i palcach, gdzie skóra jest często narażona na kontakt z różnymi powierzchniami. Na dłoniach mogą przyjmować formę brodawek zwykłych, z charakterystyczną szorstką powierzchnią. Są również bardzo powszechne na stopach, zwłaszcza na podeszwach i piętach, gdzie tworzą bolesne brodawki podeszwowe. W tych miejscach, ze względu na nacisk podczas chodzenia, zmiany często wrastają w głąb skóry, powodując dyskomfort.
Twarz, zwłaszcza u dzieci, jest kolejnym częstym miejscem lokalizacji kurzajek, głównie w postaci brodawek płaskich. Mogą pojawiać się na czole, policzkach, a nawet w okolicy ust. Na kolanach i łokciach, miejscach często narażonych na otarcia, również mogą rozwijać się kurzajki, szczególnie brodawki płaskie u dzieci. U młodych osób mogą pojawiać się również na narządach płciowych, wywoływane przez inne typy wirusa HPV, które są przenoszone drogą płciową i wymagają specyficznego leczenia. Rzadziej, ale jednak, kurzajki mogą pojawiać się na skórze głowy, w okolicy paznokci (brodawki okołopaznokciowe), a nawet na błonach śluzowych.
Ochrona skóry przed wirusem HPV polega przede wszystkim na minimalizowaniu ryzyka kontaktu z wirusem i wzmacnianiu naturalnych barier ochronnych organizmu. Podstawą jest dbałość o higienę osobistą. Regularne mycie rąk, zwłaszcza po kontakcie z przedmiotami używanymi przez wiele osób, znacząco zmniejsza ryzyko zakażenia. W miejscach publicznych, takich jak baseny, sauny, siłownie, łaźnie czy przebieralnie, zawsze należy nosić klapki lub inne obuwie ochronne. Zapobiega to bezpośredniemu kontaktowi stóp z potencjalnie skażonymi powierzchniami.
Ważne jest również unikanie bezpośredniego kontaktu ze skórą osób, u których widoczne są kurzajki. Nie należy dzielić się ręcznikami, golarkami czy innymi przedmiotami osobistego użytku. Dbaj o prawidłową kondycję skóry. Zdrowa, nawilżona i nieuszkodzona skóra stanowi lepszą barierę ochronną przed wirusami. Unikaj nadmiernego moczenia skóry, które może ją osłabić i uczynić bardziej podatną na infekcje. W przypadku drobnych skaleczeń czy otarć, należy je szybko i starannie oczyścić oraz zabezpieczyć, aby zapobiec wniknięciu wirusa.
Jakie są czynniki zwiększające ryzyko zarażenia kurzajkami
Ryzyko zarażenia wirusem HPV, który wywołuje kurzajki, nie jest równomiernie rozłożone wśród populacji. Istnieje szereg czynników, które mogą znacząco zwiększyć podatność organizmu na infekcję. Jednym z kluczowych czynników jest stan układu odpornościowego. Osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, terapii immunosupresyjnej (po przeszczepach narządów, w leczeniu chorób autoimmunologicznych), zakażenia wirusem HIV, czy po prostu z powodu wieku (niemowlęta i osoby starsze), są znacznie bardziej narażone na rozwój kurzajek. Ich organizm gorzej radzi sobie z eliminacją wirusa, co ułatwia mu namnażanie i wywoływanie zmian.
Częsty kontakt ze środowiskiem, gdzie wirus HPV może przetrwać, również stanowi istotne ryzyko. Miejsca takie jak baseny, siłownie, sale gimnastyczne, szatnie, prysznice publiczne, a także mokre i ciepłe środowiska, takie jak łazienki, są idealnymi siedliskami dla wirusa. Dotknięcie skażonej powierzchni, a następnie dotknięcie własnej skóry lub błon śluzowych, może prowadzić do infekcji. Szczególnie narażone są osoby, które często korzystają z takich miejsc bez odpowiedniej ochrony stóp.
Uszkodzenia skóry, nawet te niewielkie, są furtką dla wirusa. Mikroskopijne ranki, zadrapania, skaleczenia, otarcia, pęknięcia skóry spowodowane suchością, a także maceracja skóry wynikająca z długotrwałego kontaktu z wilgocią, znacząco ułatwiają wirusowi wniknięcie do organizmu. Dzieci, ze względu na ich aktywność fizyczną i częstsze narażenie na drobne urazy skóry, są często bardziej podatne na infekcje HPV. Również osoby wykonujące prace wymagające długotrwałego kontaktu z wodą (np. pracownicy gastronomii, służby sprzątające) mogą mieć zwiększone ryzyko.
Wspomniana już auto-inokulacja, czyli przenoszenie wirusa z jednej części ciała na inną poprzez dotyk, jest kolejnym ważnym czynnikiem. Drapanie istniejącej kurzajki, a następnie dotknięcie innej części skóry, może prowadzić do powstania nowych zmian. Dzielenie się przedmiotami osobistego użytku, takimi jak ręczniki, ubrania, obuwie czy przybory do pielęgnacji, również może sprzyjać rozprzestrzenianiu się wirusa między ludźmi. Warto również zaznaczyć, że pewne predyspozycje genetyczne mogą wpływać na indywidualną podatność na infekcje HPV i rozwój brodawek.
Sposoby zapobiegania rozprzestrzenianiu się kurzajek wśród domowników
Kurzajki, będąc zmianami wywoływanymi przez wirusy, mają potencjał do rozprzestrzeniania się, zwłaszcza w bliskim środowisku domowym. Wirus HPV może być przenoszony poprzez bezpośredni kontakt skóra do skóry, ale także pośrednio, poprzez wspólne przedmioty. Dlatego kluczowe jest wdrożenie pewnych nawyków higienicznych, które pomogą zminimalizować ryzyko infekcji wśród domowników. Podstawową zasadą jest unikanie bezpośredniego kontaktu ze skórą osób, u których zdiagnozowano kurzajki. Chociaż jest to trudne do egzekwowania, zwłaszcza w przypadku dzieci, warto edukować rodzinę o zagrożeniu i zachęcać do ostrożności.
Szczególnie ważne jest, aby osoby z kurzajkami nie dzieliły się ręcznikami, gąbkami, szczotkami do włosów ani innymi przedmiotami, które mają bezpośredni kontakt z ciałem. Po użyciu, przedmioty te powinny być dokładnie myte. Ręczniki używane przez osobę z kurzajkami powinny być prane w wysokiej temperaturze, aby zniszczyć wirusy. Podobnie, obuwie, zwłaszcza te noszone w domu, powinno być indywidualne, aby zapobiec przenoszeniu wirusa między członkami rodziny, szczególnie w przypadku brodawek podeszwowych.
Wspólne korzystanie z łazienki również stwarza pewne ryzyko. Warto dbać o to, aby podłoga w łazience była sucha i czysta. W przypadku obecności kurzajek na stopach, zaleca się stosowanie osobnych dywaników łazienkowych lub częste ich pranie. Po kąpieli czy prysznicu, powierzchnie, które miały kontakt ze skórą, powinny być dezynfekowane. Należy również zwracać uwagę na higienę podczas pielęgnacji skóry. Unikanie drapania i uszkadzania kurzajek jest kluczowe, ponieważ uszkodzona powierzchnia brodawki jest źródłem wirusów, które mogą się łatwo rozprzestrzeniać.
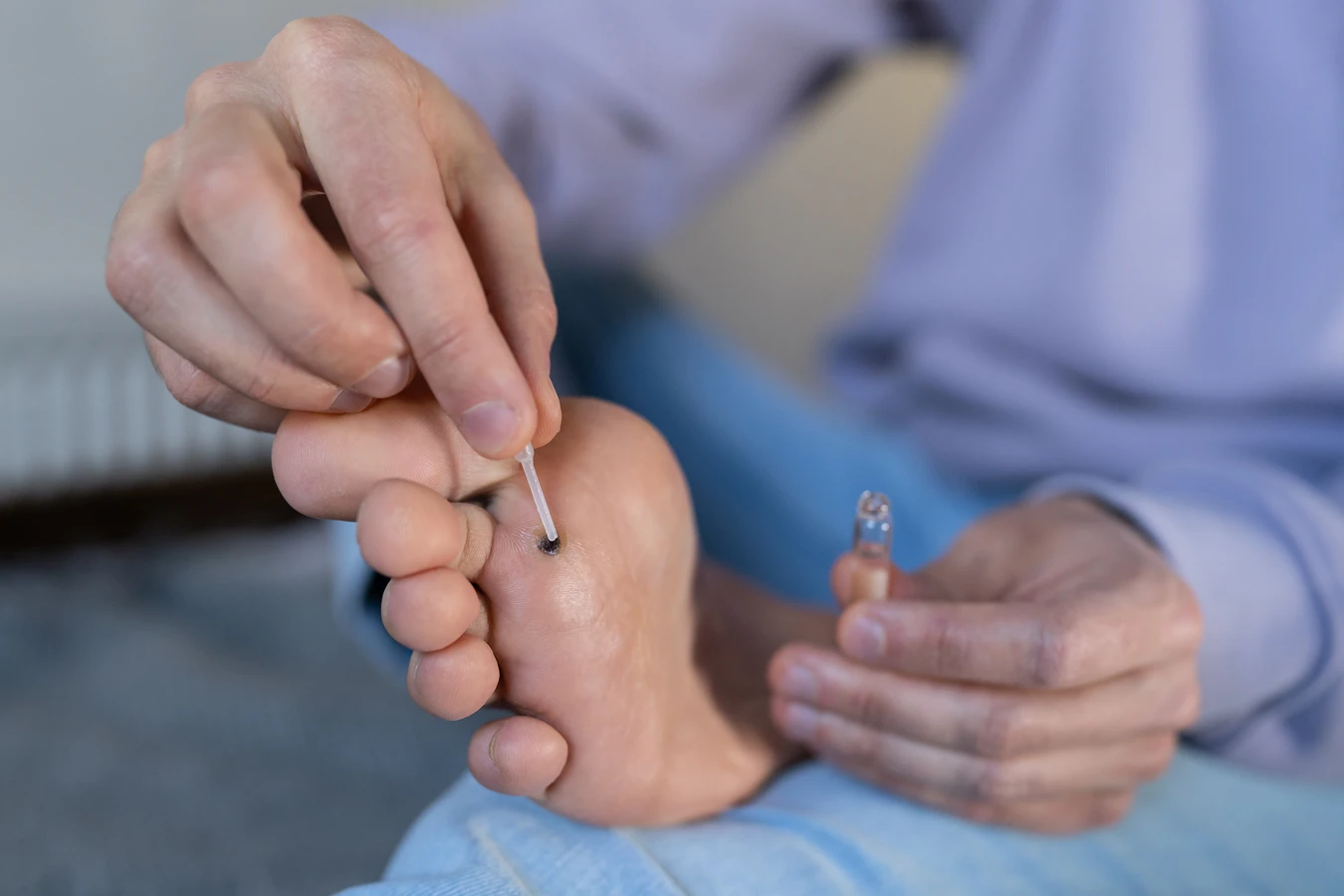
Jeśli w domu pojawi się kurzajka, zwłaszcza u dziecka, ważne jest, aby szybko podjąć odpowiednie kroki. Samodzielne próby usuwania kurzajek mogą być nieskuteczne i prowadzić do rozprzestrzenienia infekcji. Warto skonsultować się z lekarzem dermatologiem, który dobierze najskuteczniejszą metodę leczenia. Wdrożenie zasad higieny, takich jak częste mycie rąk, utrzymywanie skóry w dobrej kondycji i unikanie miejsc publicznych bez ochrony, również przyczynia się do ogólnego zmniejszenia ryzyka infekcji w rodzinie. Warto również rozważyć szczepienia przeciwko niektórym typom wirusa HPV, które mogą zapobiegać nie tylko kurzajkom, ale także poważniejszym chorobom, w tym nowotworom.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
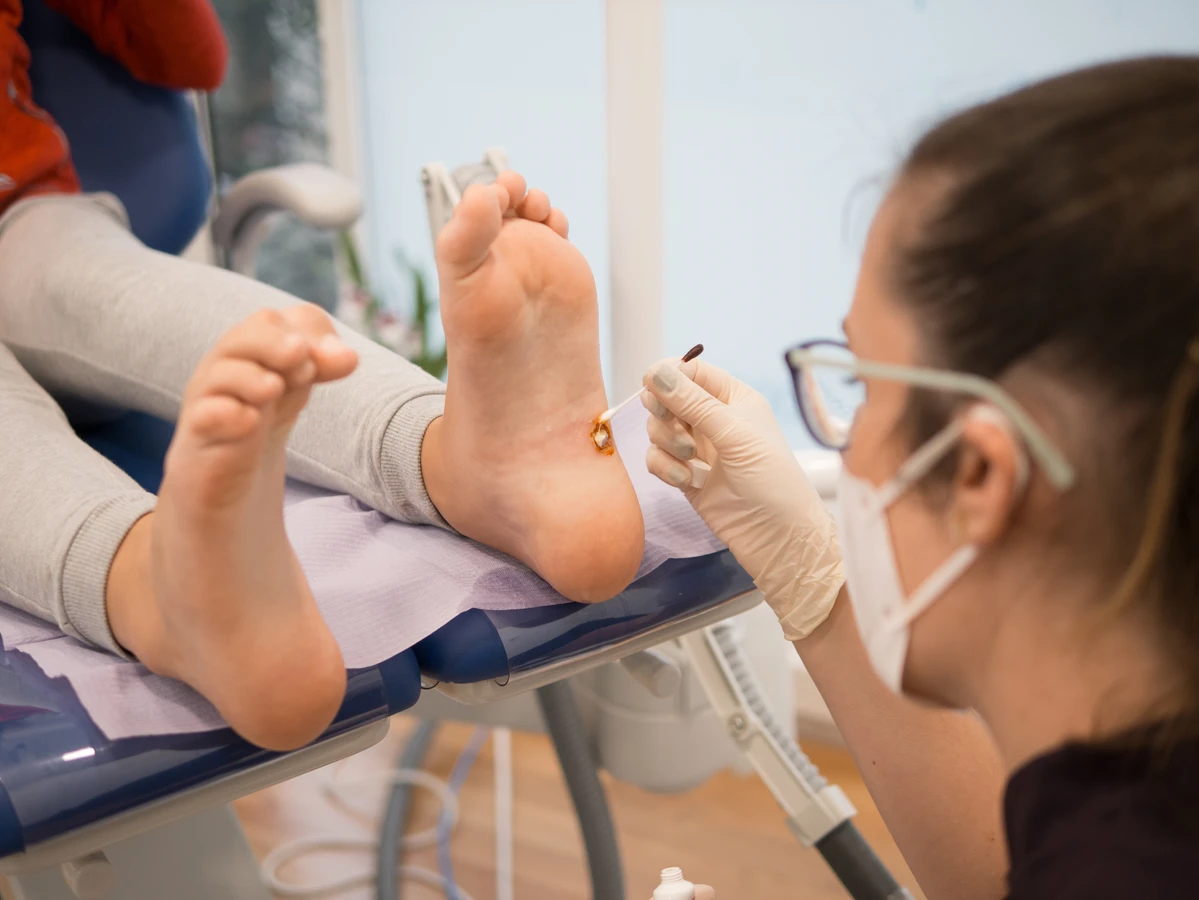
Chociaż kurzajki są zazwyczaj zmianami łagodnymi i często ustępują samoistnie, istnieją sytuacje, w których konieczna jest konsultacja lekarska. Zawsze warto zgłosić się do lekarza dermatologa, gdy mamy wątpliwości co do charakteru zmiany skórnej. Niektóre inne schorzenia, takie jak znamiona barwnikowe, brodawki łojotokowe, czy nawet zmiany nowotworowe, mogą być mylone z kurzajkami. Lekarz, dzięki swojej wiedzy i doświadczeniu, będzie w stanie postawić prawidłową diagnozę i wykluczyć inne, potencjalnie groźne problemy.
Szczególną uwagę należy zwrócić na kurzajki, które powodują znaczny ból lub dyskomfort. Brodawki podeszwowe, które uciskane podczas chodzenia, mogą utrudniać codzienne funkcjonowanie, wymagają często profesjonalnego leczenia. Podobnie, jeśli kurzajka jest zlokalizowana w miejscu narażonym na ciągłe drażnienie, na przykład na odzieży, lub w okolicy oka czy narządów płciowych, konsultacja lekarska jest wskazana. Niektóre zmiany mogą być bolesne lub krwawić, co również powinno być sygnałem do wizyty u specjalisty.
Jeśli kurzajki pojawiają się w dużej liczbie, tworząc rozległe skupiska, lub jeśli rozprzestrzeniają się szybko na inne części ciała, może to świadczyć o osłabieniu układu odpornościowego lub o szczególnie agresywnym typie wirusa. W takich przypadkach lekarz może zlecić dodatkowe badania, aby ocenić stan odporności pacjenta i zaproponować bardziej intensywne leczenie. Dotyczy to również sytuacji, gdy kurzajki nawracają pomimo stosowania różnych metod leczenia.
Osoby z obniżoną odpornością, na przykład po przeszczepach narządów, cierpiące na cukrzycę, HIV, czy przyjmujące leki immunosupresyjne, powinny być szczególnie ostrożne. U tych pacjentów kurzajki mogą być bardziej rozległe, trudniejsze do leczenia i potencjalnie stanowić większe ryzyko. W ich przypadku każda nowa zmiana skórna powinna być konsultowana z lekarzem. Ponadto, jeśli tradycyjne metody leczenia dostępne bez recepty (np. preparaty z kwasem salicylowym) nie przynoszą rezultatów po kilku tygodniach stosowania, warto zasięgnąć porady lekarza, który może zaproponować silniejsze preparaty lub inne metody terapeutyczne, takie jak krioterapia czy laserowe usuwanie kurzajek.